Prevencia artériosklerotických kardiovaskulárnych ochorení a ich komplikácií 2007
-odborný postup pre všeobecných praktických lekárov
Autori a oponenti
Túto pracovnú verziu OP som spracoval na základe uvedenej literatúry.
OP som na posúdenie a prípadné doplnenie a prepracovanie zaslal
1.predstaviteľom odborných spoločností a organizácií uvedených v preambule:
Slovenská asociácia aterosklerózy -SAA http://www.saa.sk/
MUDr. Ľubomíra Fábryová, predseda SAA lfabryova@milosrdni.sk
Slovenská internistická spoločnosť -SIS http://www.sls-sis.sk/
Prof. MUDr. Andrej Dukát, DrSc., predseda SIS andrej.dukat@faneba.sk
Slovenská kardiologická spoločnosť -SKS http://www.cardiology.sk/
Doc. MUDr.Slavomíra Filipová CSc.FESC, vedecký sekretár filipova@susch.sk
Doc. MUDr.Gabriel Kamenský, CSc.FESC, hlavný odborník MZ SR pre kardiológiu kamensky@ruzinov.fnspba.sk
Doc. MUDr.Ján Lietava CSc. jan.lietava@orangemail.sk
Prof. MUDr.Ján Murín,CSc., prezident SKS murin@faneba.sk
Slovenská diabetologická spoločnosť -SDS http://www.diaslovakia.sk/
Doc. MUDr.Boris Krahulec, predseda obezitologickej sekcie boris.krahulec@faneba.sk
Prof. MUDr.Marián Mokáň, DrSc., predseda SDS mokan@jfmed.uniba.sk
MUDr. Vladimír Uličiansky, podpredseda SDS vladouli@centrum.sk
Slovenská spoločnosť geriatrie a gerontológie -SSGG http://www.geriatria.sk/
Prof. MUDr. Zoltán Mikeš, DrSc., predseda zoltan.mikes@fmed.uniba.sk
Slovenská hypertenziologická spoločnosť -SHS
Prof. MUDr. Igor Riečanský,CSc., predseda SHS kk_sekr@nusch.sk
MUDr. Darina Sedláková, MPH, riaditeľka, Kancelária WHO na Slovensku dse.wholo@health.gov.sk dse@euro.who.int
MUDr. Zora Gerová, CSc., programy podpory zdravia ÚVZ gerova@szuba.sk
2.vybraným zahraničným expertom:
Doc.MUDr.Renata Cífková,CSc., Pracovišté preventivní kardiologie IKEM Praha recf@medicon.cz
Prof.George Fodor MD, PhD,FRCPC, University of Ottawa Heart Institute gfodor@ottawaheart.ca
MUDr. Jozef Čupka, Společnost všeobecného lékařství ČLS JEP svl.cz@seznam.cz
MUDr Zdeňek Hamouz, Institut metabolického syndromu ČR zhamouz@seznam.cz
Požiadal som o spripomienkovanie aj všetkých členov nášho výboru a touto cestou žiadam všetkých predstaviteľov našej odbornej verejnosti o zasielanie pripomienok a návrhov na vylepšenie tohto OP na adresu lipp@pobox.sk . Na základe pripomienok a návrhov bude OP priebežne aktualizovaný. Ďakujem všetkým za pracovné úsilie
MUDr.Peter Lipták.
Preambula
Uvedený odporučený postup vzniká v spolupráci Spoločnosti všeobecného praktického lekárstva, Slovenskej kardiologickej spoločnosti, Slovenskej internistickej spoločnosti, Slovenskej hypertenziologickej spoločnosti, Slovenskej diabetologickej spoločnosti a Slovenskej asociácie aterosklerózy. Problematiku konzultujeme aj so zástupcami ÚVZ SR, kanceláriou WHO na Slovensku a so zahraničnými expertmi.
Snahou autorov aj oponentov by mala byť maximálna stručnosť a využiteľnosť v praxi všeobecných praktických lekárov, a preto text by mal byť kompromisom medzi vedeckou exaktnosťou a snahou o zrozumiteľnosť a stručnosť. Pre kolegov s hlbším záujmom o túto problematiku odporúčame k ďalšiemu štúdiu literatúru uvedenú v závere OP a uvedené domáce a zahraničné internetové stránky.
________________________________________________________________________
Odporúčaný postup SSVPL - Slovenskej spoločnosti všeobecného praktického lekárstva,
Námestie SNP č. 10, 814 66 Bratislava www.vpl.sk
Všeobecná charakteristika problému
Kardiovaskulárne ochorenia(KVO) sú hlavnou príčinou úmrtia vo väčšine európskych štátov. Slovenská republika sa zaraďuje medzi štáty s najvyššou kardiovaskulárnou úmrtnosťou, predstavuje 56% podiel na celkovej úmrtnosti. Podľa databázy SZO v roku 2005 bola mortalita /100 000 obyvateľov na KVO v SR 971. V „starých“ krajinách EÚ v priemere 642. V SR je teda mortalita na KVO cca o 50% vyššia. Tieto ochorenia sa tiež veľkou mierou podieľajú na chorobnosti, pracovnej neschopnosti a stupňujúcich sa výdajoch na zdravotníctvo.
Najčastejšou príčinou KVO v SR, rovnako ako v ostatných hospodársky rozvinutých krajinách sveta je artérioskleróza. Táto sa pomaly, obvykle bezpríznakovo, vyvíja po veľa rokov a prvé symptómy sa obyčajne prejavujú až v pokročilých štádiách ochorenia.
Prevencia artériosklerotických KVO v praxi všeobecného praktického lekára
Kľúčovú úlohu v prevencii artériosklerotických KVO má všeobecný praktický lekár pre dospelých. Jeho hlavnou úlohou je kontinuálna starostlivosť, kontinuálna stratifikácia svojho kmeňa pacientov do skupín podľa stupňa kardiovaskulárneho rizika (tabuľky SCORE).
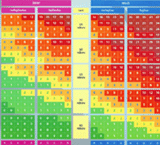
1. Stratifikácia podľa výskytu rizikových faktorov, vývoja jednotlivých patologických stavov a výsledných príčin morbidity a mortality v dekádach života ( viď Obr.č.1):
Obr.č.1: Stratifikácia výskytu rizikových faktorov aterosklerózy a onkogenézy, vývoja jednotlivých patologických stavov a výsledných príčin morbidity a mortality v jednotlivých dekádach života
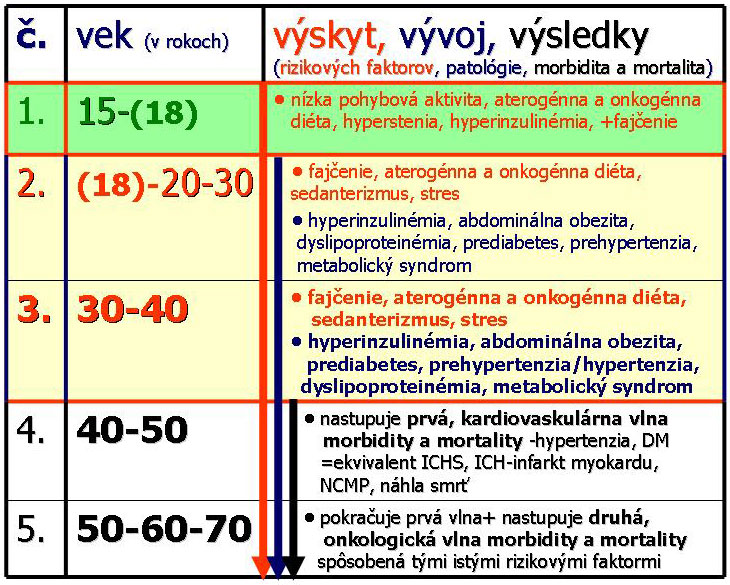
Podľa tejto tabuľky je prioritou starostlivosti v ambulancii všeobecného praktického lekára pokračovanie kontinua pediatrickej starostlivosti t.j. nutnosťou by mala byť vstupná preventívna prehliadka so zmapovaním rizikového profilu pri prechode zdravotnej starostlivosti na všeobecného lekára pre dospelých a náväzne na to, pokračovanie v preventívnej starostlivosti so zameraním sa na pacientov v obdobiach 2. a 3. Tieto osoby sú zdraví jedinci, u ktorých ale nesprávnou životosprávou vznikajú a vyvíjajú sa kardiovaskulárne (a onkologické ochorenia). Z hľadiska účinnosti prevencie je potrebné zasiahnuť práve tu.
Pacienti v obdobiach 4.a 5. vznikajú ako výsledok pôsobenia rizikových faktorov v predchádzajúcich obdobiach. Pokračovanie v preventívnej starostlivosti tu má tiež svoje miesto ale hlavnou doménou je včasná diagnostika a účinná liečba v spolupráci s orgánovými špecialistami.
2. Stratifikácia podľa stupňa rozvoja chorobných stavov:
1.Osoby vyšetrované v rámci pravidelných preventívnych prehliadok . Všeobecný praktický lekár vykonáva preventívnu prehliadku jeden krát za dva roky od dovŕšenia 19 roku veku.
2.Pacienti, ktorí sú opakovane vyšetrovaní, pre podozrenie na KVO.
3.Blízki príbuzní(1.stupňa):
a) pacientov s predčasným rozvojom artériosklerotického KVO;
b) asymptomatických jedincov s vysokým kardiovaskulárnym rizikom.
4. Asymptomatickí jedinci s vysokým rizikom vzniku artériosklerotického KVO na základe:
a) prítomnosti niekoľkých rizikových faktorov, ktorí majú absolútne riziko ≥5%, že do 10 rokov(alebo do veku 60 rokov) budú postihnutí smrteľnou kardiovaskulárnou príhodou (podľa tabuľky SCORE);
b) výrazne zvýšenej hodnoty jednotlivých rizikových faktorov: celkového cholesterolu ≥8mmol/l, LDL-cholesterolu ≥ 6 mmol/l alebo krvného tlaku ≥ 180/110 mmHg;
5. Pacienti s už diagnostikovaným artériosklerotickým ochorením, t.j. s ICHS, ICHDK, cerebrovaskulárnou ischemickou chorobou, aneuryzmou brušnej aorty a pacienti s diabetes mellitus ako ekvivalentu ICHS.
Prioritou prevencie v ambulancii všeobecného praktického lekára podľa tohto rozdelenia je skupina 1. kde sa nachádzajú mladí a zdraví jedinci s nízkym rizikom, tu má veľký význam udržanie priaznivého, nízkeho SCORE podporou zdravého životného štýlu. U ostatných skupín.je možné dosiahnuť, zmapovaním kardiovaskuklárneho rizikového profilu, intervenciou nezdravého životného štýlu spolu so správne a včas indikovanou medikamentóznou liečbou, výrazné zníženie rizikového SCORE. U skupiny 5. je veľmi dôležitá koordinácia komplexnej liečebno-preventívnej starostlivosti orgánových špecialistov.
Obsah a periodicita preventívnych prehliadok
Pravidelné preventívne prehliadky sa vykonávajú v súlade so znením prílohy č.2 zákona 577/2004 Z.z., ktorou sa stanoví obsah a časové rozmedzie preventívnych prehliadok. Všeobecný praktický lekár vykonáva preventívnu prehliadku jeden krát za dva roky od dovŕšenia 19 roku veku. V rámci tohto vyšetrenia je pre zistenie rizikových faktorov aterosklerózy odporučené: odobratie alebo spresnenie anamnézy zamerané na KVO a ich výskyt v rodine, zmeranie tlaku (zmeranie tlaku sa odporúčame pri každej návšteve pacienta v ambulancii všeobecného praktického lekára aj mimo prevencie) , EKG od 40 rokov veku a pri zistenej hypertenzii vždy, vyšetrenie glykémie nalačno v dvojročných intervaloch, vyšetrenie kompletného lipidogramu „ až “ vo veku 40(41) rokov, a vždy pri už zistenom artériosklerotickom ochorení, hypertenzii, hyperlipidémii, diabetes mellitus alebo metabolickom syndrome.
Je to otázka do diskusie keď takýto rozsah prevencie považujeme dnes už sa nepostačujúci?
1. Jednak navrhujeme znížiť vekovú hranicu na prechod do starostlivosti všeobecného lekára pre dospelých na 18 rokov v súlade s logikou, teda rešpektujúc, že o dospelého pacienta sa má starať všeobecný lekár pre dospelých. Považujeme to za potrebné pre to, aby kontinuálnu starostlivosť vykonával lekár, ktorý bude riešiť aj následky jej zlyhania v neskoršom priebehu. Preto je potrebné aby tento lekár si v rámci vstupnej prehliadky v 18 roku urobil aj zmapovanie rizikových faktorov vrátane vyšetrenia lipidov. Vyšetrovanie lipidov u pediatrov v 17- tom roku nemá z hľadiska kontinuity starostlivosti takú váhu a preto mám unikajú mladí dospelí s vysokými hodnotami lipidov.
2. Navrhujeme aby vstupná preventívna prehliadka u všeobecného lekára pre dospelých bola základom pre pokračovanie v kontinuálnej zdravotnej starostlivosti. Má obsahovať kompletnú anamnézu, zhodnotenie správy od pediatra, doterajšej zdravotnej dokumentácie a starostlivosti, kontrolu stavu očkovania, komplexné vyšetrenie všetkých orgánových systémov, vyšetrenie pulzu a tlaku krvi, kontrolu hmotnosti, zmeranie obvodu pásu, vrátane rád a dokumentácie. Súčasťou vyšetrenia u mužov je palpačné vyšetrenie semenníkov s poučením o samovyšetrovaní. U žien je to palpačné vyšetrenie prsníkov s poučením o samovyšetrovaní, kontrola a sprostredkovanie gynekologickej preventívnej starostlivosti.
Laboratórne vyšetrenia: moč chemicky, močový sediment, glykémia, celkový cholesterol, HDL, LDL cholesterol, triglyceroly kreatinín, krvný obraz vrátane trombocytov. Súčasťou prehliadky je vyhodnotenie kardiovaskulárneho rizikového profilu a ostatných rizík vyplývajúcich z anamnézy a vyšetrení a poučenie o životospráve.
V následnej celoživotnej preventívnej starostlivosti navrhujeme upraviť obsah periodickej preventívnej prehliadky nasledovne: Obsahuje kompletnú anamnézu, zhodnotenie doterajšej starostlivosti, kontrolu očkovania, komplexné vyšetrenie všetkých orgánových systémov, vyšetrenie pulzu a tlaku krvi, kontrolu hmotnosti, zmeranie obvodu pásu, vrátane rád a dokumentácie. Súčasťou vyšetrenia u mužov je palpačné vyšetrenie semenníkov s poučením o samovyšetrovaní, u mužov nad 40 rokov vyšetrenie prostaty per rectum. U žien je to palpačné vyšetrenie prsníkov, poučenie o samovyšetrovaní, u žien nad 40 rokov kontrola vykonávania mamografického screeningu v dvojročných intervaloch, ak žena nebola mamograficky vyšetrená v požadovaných intervaloch, odoslanie na preventívnu mamografiu. U žien kontrola a sprostredkovanie gynekologickej preventívnej starostlivosti. U oboch pohlaví vo veku nad 50 rokov vyšetrenie per rectum a vyšetrenie stolice na okultné krvácanie. U mužov nad 50 rokov kontrola a sprostredkovanie urologickej preventívnej starostlivosti( vyšetrenie u urológa vrátane odobratia PSA v trojročných intervaloch).
Laboratórne vyšetrenia: moč chemicky, močový sediment, glykémia, kreatinín, krvný obraz vrátane trombocytov. Vyšetrenie plazmatického cholesterolu celkového, HDL, LDL cholesterolu a triglycerolov je v rámci prvej vstupnej preventívnej prehliadky u všeobecného lekára pre dospelých v 18 rokoch a ďalej v 30, 40, 50, 60 rokoch. Ak nebolo realizované laboratórne vyšetrenie v stanovenom termíne uskutoční sa v nasledovnom období. Súčasťou prehliadky je vyhodnotenie kardiovaskulárneho rizikového profilu a ostatných rizík vyplývajúcich z anamnézy a vyšetrení a poučenie o životospráve.
Ako stanoviť absolútne kardiovaskulárne riziko u asymptomatických jedincov?
U asymptomatických jedincov, ktorí majú výrazne zvýšené hodnoty jednotlivých rizikových faktorov(celkový cholesterol ≥8mmol/l , LDL-cholesterol ≥ 6 mmol/l alebo krvný tlak ≥ 180/110 mmHg) alebo diabetes mellitus 2. typu alebo diabetes mellitus 1. typu s mikroalbuminúriou, je absolútne kardiovaskulárne riziko automaticky vysoké. Ihneď by mali byť zahájené príslušné liečebné a preventívne opatrenia, vyhodnotenie stupňa absolútneho kardiovaskulárneho rizika napr. podľa tabuliek SCORE nemá zmysel..
U väčšiny asymptomatických jedincov sa rozhodnutie o zahájení preventívnych opatrení a ich intenzite riadi podľa absolútneho kardiovaskulárneho rizika, nielen podľa jedného mierne zvýšeného rizikového faktoru. Jedinci s vysokým kardiovaskulárnym rizikom by mali byť čo najskôr diagnostikovaní, mala by im byť odporučená zásadná zmena životného štýlu a mala by im byť poskytnutá príslušná farmakoterapia.
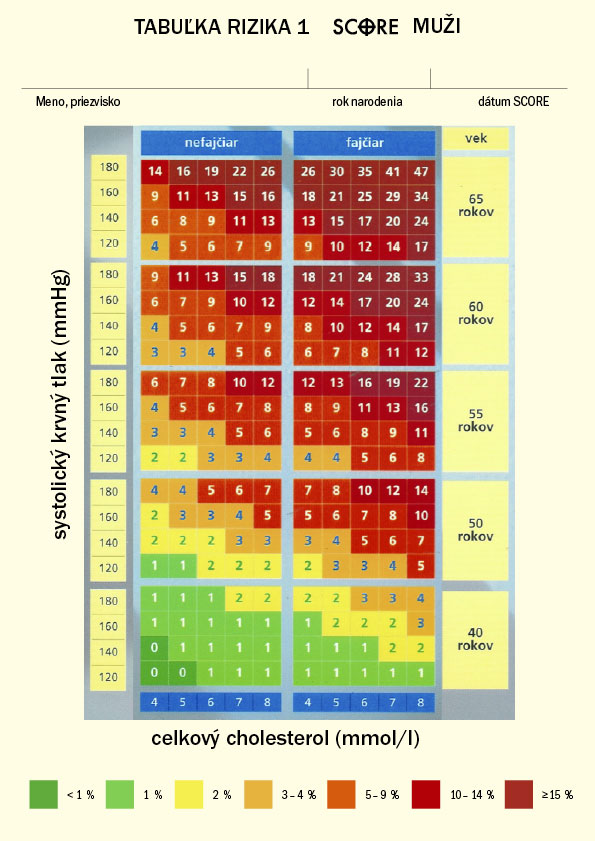
V súčasnej dobe sa na stanovenie absolútneho kardiovaskulárneho rizika odporúča systém SCORE(Systematic Coronary Risk Evaluation). Tabuľky tohto systému, z ktorých sa odčítava absolútne kardiovaskulárne riziko, boli vypracované na základe rozsiahleho súboru dát z európskych epidemiologických štúdií. Absolútne kardiovaskulárne riziko sa z nich určuje ako pravdepodobnosť smrteľnej artériosklerotickej kardiovaskulárnej príhody v nasledujúcich 10-tich rokoch alebo do veku 60 rokov. Vysoké kardiovaskulárne riziko je definované ako pravdepodobnosť výskytu smrteľnej kardiovaskulárnej príhody v nasledujúcich 10 rokoch ≥ 5%.
Na stanovenie tohto rizika sa používajú nasledujúce rizikové faktory: pohlavie, vek, status fajčiar/nefajčiar, hodnota systolického krvného tlaku a hodnota plazmatickej koncentrácie celkového cholesterolu. Tabuľky systému SCORE sú vypracované zvlášť pre európske krajiny s nízkym kardiovaskulárnym rizikom(Belgicko, Francúzsko, Grécko, Taliansko, Luxembursko, Španielsko, Švajčiarsko, Portugalsko) a zvlášť pre krajiny s vysokým kardiovaskulárnym rizikom(všetky ostatné európske krajiny). Je možné urobiť aj výpočet pomocou elektronickej verzie systému PC SCORE, ktorý bude k dispozícii na CD SSVPL alebo na internete v prílohe tohto OP a tiež bude ponúknutý softvérovým firmám k zapracovaniu do našich ambulantných softvérov. Elektronický interaktívny systém stanovenia kardiovaskulárneho rizika PC SCORE môže byť výhodne použitý ako lekármi tak aj pacientmi k praktickej demonštrácii, ako zmena životného štýlu a liečba jednotlivých rizikových faktorov môže znížiť riziko kardiovaskulárnych ochorení.
Návod na používanie tabuliek SCORE
Obr.č.2:
Obr.č.3:
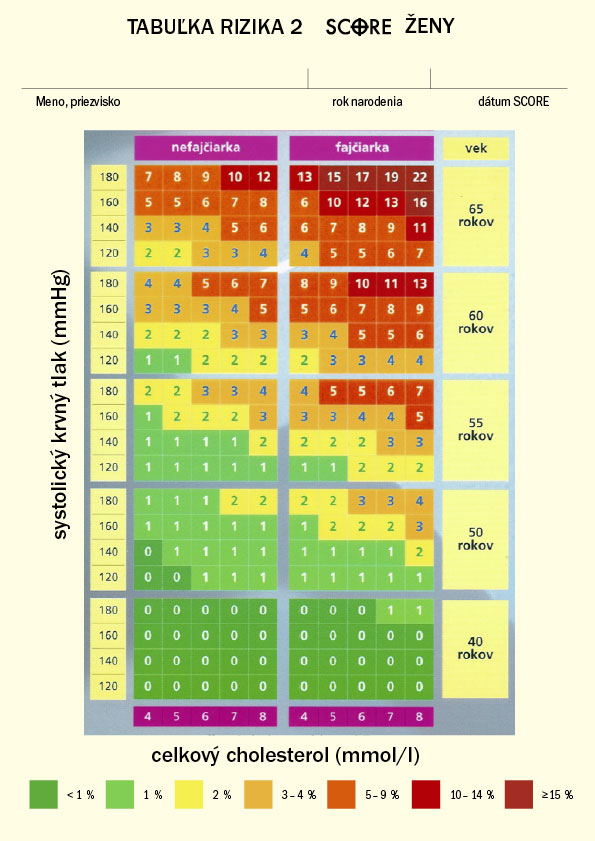
Tabuľky desaťročné riziko smrteľného kardiovaskulárneho ochorenia zvlášť pre mužov a pre ženy sú určené pre stanovenie kardiovaskulárneho rizika jedincov dlhodobo žijúcich v SR(platí aj pre určenie rizika v ostatných krajinách EÚ s vysokým rizikom).
V príslušnej tabuľke podľa pohlavia vyhľadajte, vek, status fajčiar!nefajčiar, hodnotu systolického krvného tlaku v mmHg a plazmatickú koncentráciu cholesterolu v mmol/l a určite absolútne riziko smrteľnej kardiovaskulárnej príhody v nasledujúcich 10 rokoch.
Jedincom s nízkym kardiovaskulárnym rizikom(<5%) poskytnite rady, ako tento priaznivý stav udržať.
U jedincov s vysokým kardiovaskulárnym rizikom(≥ 5%) a u tých, ktorí vysoké riziko dosiahnu vo veku do 60 rokov života ihneď začnite s preventívnymi opatreniami.
Pre stanovenie relatívneho kardiovaskulárneho rizika porovnajte absolútne kardiovaskulárne riziko vyšetrovaného jedinca s absolútnym rizikom nefajčiara rovnakého veku a pohlavia pri systolickom krvnom tlaku 140mmHg a celkovom cholesterole 5 mmol/l.
Tabuľky alebo ich elektronická verzia môžu tiež slúžiť na demonštráciu zmien kardiovaskulárneho rizika v dôsledku zmien životného štýlu, ako je napríklad zanechanie fajčenia, alebo ovplyvnenie iných rizikových faktorov. Tabuľku je možné vytlačiť, buď farebne alebo v stupňoch šedi a využiť na dokumentáciu rizika v zdravotnej karte alebo poskytnúť vyhodnotenú tabuľku pacientovi v rámci edukácie.
Absolútne kardiovaskulárne riziko môže byť vyššie, ako indikuje príslušná tabuľka, v nasledujúcich prípadoch:
• vyšší vek
• u asymptomatických jedincov s klinicky potvrdenou aterosklerózou(napr. CT, ultrasonografia)
• u jedincov s nízkou plazmatickou koncentráciou HDL-cholesterolu (≤1 mmol/l u mužov a
≤1,2 mmol/l u žien), zvýšenou koncentráciou triacylglycerolov (≥ 1,7 mmol/l), zvýšenými koncentráciami C-reaktívneho proteínu, fibrinogénu, apolipoproteinu B alebo lipoproteinu (a)
• u jedincov obéznych(BMI ≥30kg/m2) či trpiacich nedostatkom pohybu
• u jedincov s poruchou glukózovej tolerancie alebo so zvýšenou glykémiou nalačno.
• u jedincov s hypertrofiou ľavej komory(EKG kritériá hypertrofie ĽK alebo dôkaz hypertrofie ĽK echokardiografickým vyšetrením).
V indikovaných prípadoch možno u asymptomatických jedincov s vysokým kardiovaskulárnym rizikom využiť k upresneniu tiež nové zobrazovacie metódy, napríklad zobrazenie arteriálnej steny magnetickou rezonanciou(MRI), dôkaz koronárnych kalcifikátov počítačovou tomografiou(EB-CT), ultrazvukové meranie intimomediálnej hrúbky na a.carotis.
Definovanie pacientov s veľmi vysokým a vysokým KV rizikom
•Pacienti s veľmi vysokým KV rizikom sú osoby s už diagnostikovaným artériosklerotickým KVO a súčasne s:
1.diabetes mellitus
3.metabolickým syndromom
2.nedostatočne kontrolovanými rizikovými faktormi (pretrvávajúce fajčenie, nedostatočne kontrolovaná hypertenzia, lipidy)
•Pacienti s vysokým KV rizikom sú osoby s prítomnou ICHS alebo s ekvivalentmi ICHS.
Ekvivalenty ICHS:
1.Diabetes mellitus, ak je pacient diabetik, zaraďujeme ho vždy automaticky do vysokorizikovej skupiny, výpočet rizikového skóre(SCORE) nie je potrebný.
2.Pacienti s inými formami artériosklerózy(ICHDK, cerebrovaskulárna ischemická choroba, symptomatické postihnutie karotických tepien, aneuryzma brušnej aorty)
3.Jedinci so súbežným výskytom viacerých rizikových faktorov, ktorí majú absolútne riziko ≥5%, že do 10 rokov(alebo do veku 60 rokov) budú postihnutí smrteľnou kardiovaskulárnou príhodou (podľa tabuľky SCORE);
Liečebno - preventívny postup
Liečebno-preventívny postup sa skladá z nefarmakologických opatrení realizovaných väčšinou zmenou životného štýlu a u indikovaných jedincov tiež z farmakoterapie.
Snaha o zmenu životného štýlu pacientov alebo vysokorizikových jedincov spravidla vyžaduje čo najlepšiu spoluprácu, compliance s všeobecným praktickým lekárom a zahŕňa nasledujúci postup:
• vytvorte priaznivú atmosféru
• motivujte pacienta alebo vysoko rizikového jedinca ku zmene životného štýlu. K zabezpečeniu aktívnej spolupráce v procese zmeny životného štýlu využívajte tabuľku SCORE alebo program PC SCORE.. Vytlačte tabuľku a vyhodnoťte ju pre svojho pacienta.
• presvedčte sa, že pacient rozumie svojej chorobe a vysokorizikový jedinec rozumie svojmu vysokému kardiovaskulárnemu riziku ako následku doterajšieho životného štýlu
• umožnite mu identifikovať rizikové faktory, ktoré bude musieť zmeniť
• navrhnite mu plán zmeny životného štýlu
• podporujte ho v úsilí zmeniť životný štýl a pomáhajte pacientovi alebo vysokorizikovému jedincovi prekonávať prekážky súvisiace so zmenou životného štýlu
• zaznamenávajte jeho pokrok formou kontrolných vyšetrení
• angažujte do tohto procesu ďalší zdravotnícky personál a rodinných príslušníkov, kedykoľvek a akokoľvek to bude možné
► I. UKONČENIE FAJČENIA
Prevencia a liečba kardiovaskulárnych ochorení vyžaduje zákaz aktívneho fajčenia akejkoľvek formy tabaku a vyvarovanie sa expozícii „pasívneho“ fajčenia. Všetci fajčiari by mali byť svojím praktickým lekárom aktívne podporovaní v úsilí trvalo prestať fajčiť tabak vo všetkých formách. Stratégia k dosiahnutiu tohto cieľa môže byť zhrnutá do 6 bodov:
• pri každej príležitosti systematicky identifikujte fajčiarov medzi svojimi pacientmi
• určite stupeň závislosti a pripravenosť(odhodlanie) dotyčného jedinca prestať fajčiť
• motivujte všetkých fajčiarov k tomu, aby prestali fajčiť
• dohodnite sa na individuálnej stratégii ukončenia fajčenia vrátane poradenstva v oblasti nutných zmien chovania a substitučnej liečby nikotinizmu- program cielenej intervencie
• plánujte ďalšie termíny kontrolných vyšetrení
• zvlášť identifikujte osoby vystavené pasívnemu fajčeniu a zvažujete individuálny postup
Obr.č.4: Schéma prístupu k fajčiarovi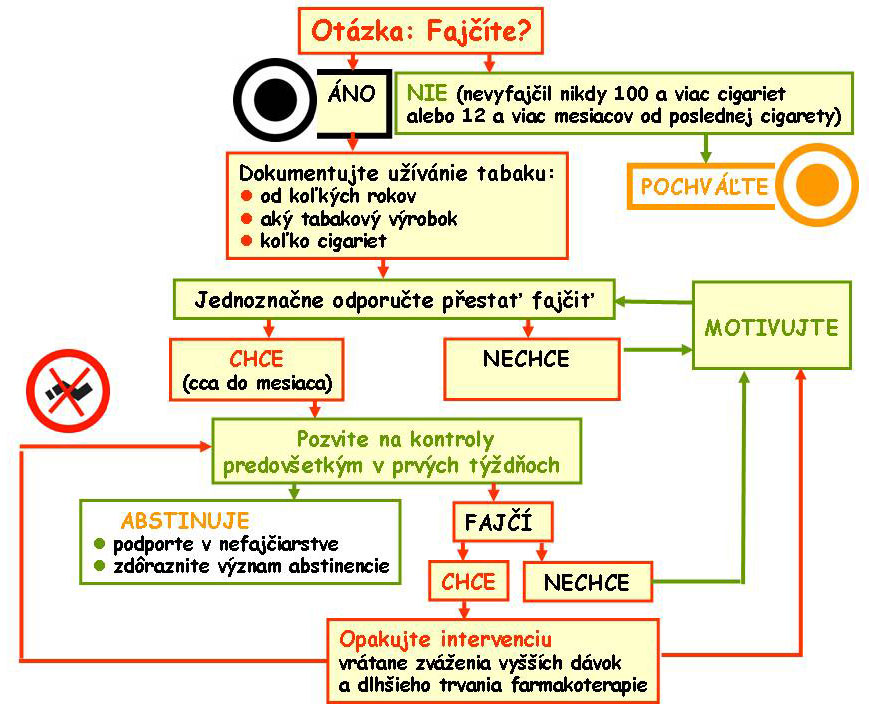
Podrobný postup pozrite OP pre VPL: Intervencia tabakovej závislosti v ordinácii VPL.
► II. ZDRAVÁ VÝŽIVA
Všetci pacienti či jedinci s vysokým kardiovaskulárnym rizikom by mali dostať profesionálnu radu ako si zostaviť jedálny lístok ( plán zdravej výživy), ktorý by znížil ich vysoké kardiovaskulárne riziko.
Všeobecné odporúčania (špecifikáciu je potrebné urobiť na základe vyhodnotenia individuálnych stravovacích zvyklostí):
• Strava by mala byť pestrá, odporúča sa jesť častejšie a menej.
• Pri príjme energie vychádzať z rovnováhy medzi kalorickým príjmom a fyzickou aktivitou a zamerať sa na dosiahnutie ideálnej telesnej hmotnosti.
• Do skupiny vhodných potravín môžeme predovšetkým zaradiť: ovocie a zeleninu. Ich zvýšený príjem(porcia ovocia alebo zeleniny s každým jedlom), 500-600 g denne (tmavozelené, tmavomodré, tmavočervené, tmavooranžové, sýto žlté druhy zeleniny sú výnimočným zdrojom vitamínov, minerálov a antioxidantov).
• Konzumácia celozrnných jedál s vysokým obsahom vlákniny, celozrnné cereálie a chlieb, celozrnná ryža, pšeničné otruby a pod.
• Konzumácia rýb minimálne dvakrát do týždňa. Ryby a potraviny, obsahujúce nenasýtené alebo omega-3-mastné kyseliny, majú ochranné vlastnosti.
• Celkový denný príjem tukov by nemal tvoriť viac ako 30% celkového príjmu energie. Nasýtené tuky < 7% denného kalorického príjmu, teda cca by nemali prekročiť tretinu celkového príjmu tukov, trans-izoméry mastných kyselín < 1% denného kalorického príjmu. Príjem cholesterolu by mal byť nižší ako 300 mg za deň. V energeticky vyváženej diéte môžu byť nasýtené tuky z časti nahradené komplexnými sacharidmi, z časti mononenasýtenými a polynenasýtenými tukmi rastlinnými alebo z morských živočíchov.
Pre dodržanie uvedeného je potrebné:
-ako zdroj bielkovín konzumovať chudé mäsá alebo ich zeleninové náhrady
-nízkotučné mliečne produkty s obsahom < ako 1% tukov
-minimalizovať príjem stužovaných tukov(margaríny, cukrárenské výrobky)
-minimalizovať konzumáciu sekundárnych mäsových výrobkov (paštéty, údeniny)
-preferovať výrobky s rastlinnými glycerolmi a netermizovanú bryndzu.
• minimalizácia konzumácie nápojov a jedál s prídatným obsahom cukrov
• výber jedál s nízkym obsahom soli
• nekonzumovať alkohol( viac ako 20 g pre ženy a 30 g pre mužov čistého alkoholu denne)
Alkohol v množstve 15-29g/deň znižuje inzulínovú rezistenciu o 36%, prevencia diabetes mellitus.
Pacientom s hypertenziou, diabetes mellitus, dyslipidémiou alebo obezitou by mali byť poskytnuté individuálne špeciálne stravovacie odporučenia. Na to je možné využiť existujúce odborné poradne- diabetologické, lipidologické, obezitologické a hypertenziologické.
► III. POHYBOVÁ AKTIVITA
Všetci pacienti, u ktorých bolo diagnostikované artériosklerotické ochorenie a jedinci s vysokým kardiovaskulárnym rizikom by mali byť svojím všeobecným praktickým lekárom podporovaní v snahe zvýšiť pohybovú aktivitu do takej miery, aby ich kardiovaskulárne riziko kleslo na čo najnižšiu úroveň. Cieľom je aspoň pol hodiny fyzickej aktivity po väčšinu dní v týždni, ale i miernejšia záťaž prospieva zdraviu. Za vhodné aktivity sa predovšetkým považuje chôdza, beh, bicyklovanie, plávanie a ďalšie aeróbne aktivity. Za nevhodné napr. silové izometrické cvičenia.
Obr.č.5: Odporúčaná TF
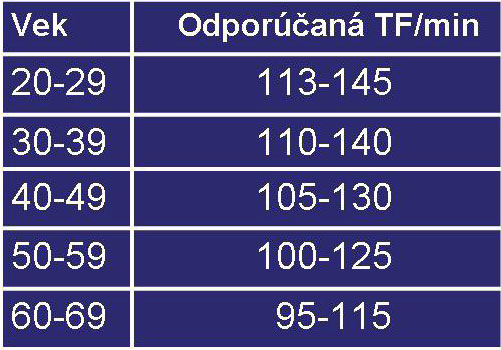
Zdravým jedincom sa odporúča fyzická aktivita harmonizujúca s ich denným režimom, najlepšie 30 až 45 minút 4x až 5x týždenne do výšky 60-75 % maximálnej tabuľkovej srdcovej frekvencie, tieto hodnoty sú podľa veku uvedené v tabulke na obr. č.5.
Na udržanie telesnej hmotnosti je potrebná telesná aktivita vyše 30 minút denne a na dosiahnutie redukcie hmotnosti vyše 60 minút denne. U pacientov s už diagnostikovaným KVO sa odporúčanie stanoví na základe celkového klinického posúdenia vrátane výsledkov záťažového testu KVA.
► IV. NADVÁHA A OBEZITA
Redukcia hmotnosti sa odporúča obéznym jedincom(BMI ≥ 30kg/m2 ), ďalej jedincom s nadváhou( BMI ≥25 a <30kg/m2) a ďalej jedincom s abdominálnou obezitou (ukazovateľom je obvod pásu >102(94) cm u mužov a >88(80)cm u žien), Najvhodnejším postupom je kombinácia obmedzenia celkového energetického príjmu a zvýšenia telesnej aktivity.
Obr.č.6: Odporúčaný postup pre liečbu obezity

Pre ďalšie informácie odkazujeme na pripravovaný OP Obezita na www.vpl.sk/cps/rde/xchg/sprlsk/xsl/21111.htm .
► V. KRVNÝ TLAK
Za normálnu hodnotu krvného tlaku je považovaný TK < 140/90 mmHg. Riziko KVO plynule stúpa so stúpajúcim krvným tlakom. Rozhodnutie o zahájení liečby však závisí nielen na hodnote krvného tlaku, ale tiež na celkovom kardiovaskulárnom riziku a prítomnosti poškodenia cieľových orgánov. Liečba sa vždy skladá z režimovej a pri jej nedostatočnosti aj z farmakologickej liečby. Základný postup u asymptomatických jedincov je znázornený v nasledujúcej schéme:
Obr.č.7: Odporúčaný postup pre liečbu hypertenzie
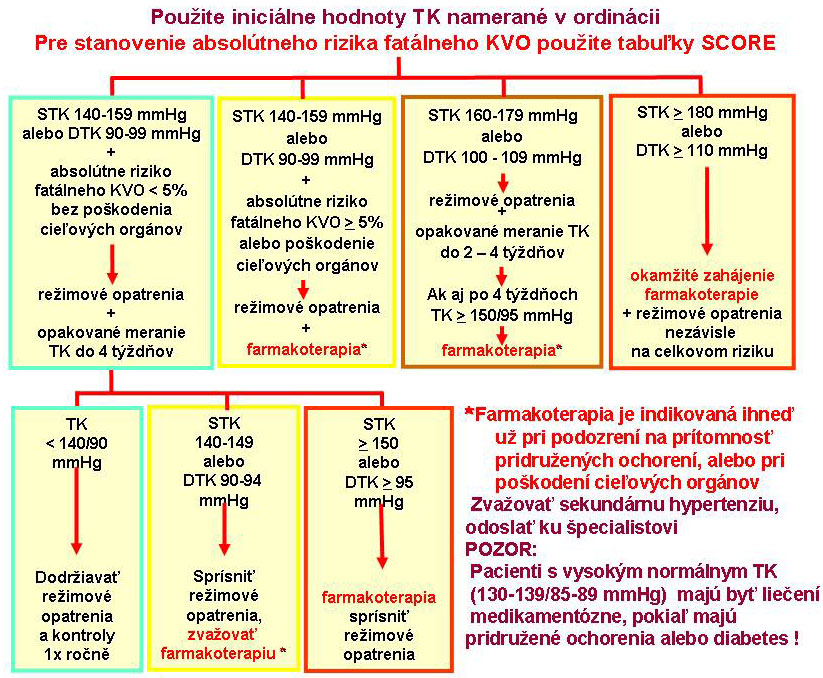
U pacientov s už preukázaným KVO závisí voľba vhodných antihypertenzív na charaktere KVO, pridružených ochoreniach a prítomnosti iných rizikových faktorov.
U pacientov s diagnostikovanou hypertenziou so systolickým TK ≥180 mmHg a/alebo diastolickým TK ≥ 110 mmHg musí byť farmakologická liečba zahájená okamžite bez ohľadu na výšku ich absolútneho kardiovaskulárneho rizika.
Pacienti s vysokým kardiovaskulárnym rizikom a/alebo poškodením cieľových orgánov a so stálymi hodnotami systolického TK≥ 140 mmHg a/alebo diastolického TK≥ 90 mmHg tiež spravidla vyžadujú farmakoterapiu. Tá by mala viesť k zníženiu TK na cieľové hodnoty
Pacientom so stálymi hodnotami systolického TK ≥ 140 mmHg a/alebo diastolického TK≥ 90 mmHg, ale s nízkym kardiovaskulárnym rizikom a bez poškodenia cieľových orgánov by mala byť odporučená zmena životného štýlu a mali by byť starostlivo sledovaní. Pri neúspechu nefarmakologických opatrení a po konzultácii s pacientom – ak preferuje farmakologickú liečbu, zahájiť farmakoterapiu.
U väčšiny pacientov je cieľom liečby dosiahnutie hodnoty< 140/90 mmHg.U pacientov s diabetes mellitus a u jedincov s veľmi vysokým kardiovaskulárnym rizikom je cieľová hodnota TK < 130/80 mmHg. Znižovanie hodnoty TK by malo byť u všetkých pacientov postupné. Antihypertenzíva by nemali iba znižovať TK, ale tiež by mali znižovať kardiovaskulárnu morbiditu a mortalitu.
Obr.č.8: Schéma odporúčania NICE a Britskej spoločnosti pre hypertenziu pre pacientov s novodiagnostikovanou hypertenziou bez ICHS:
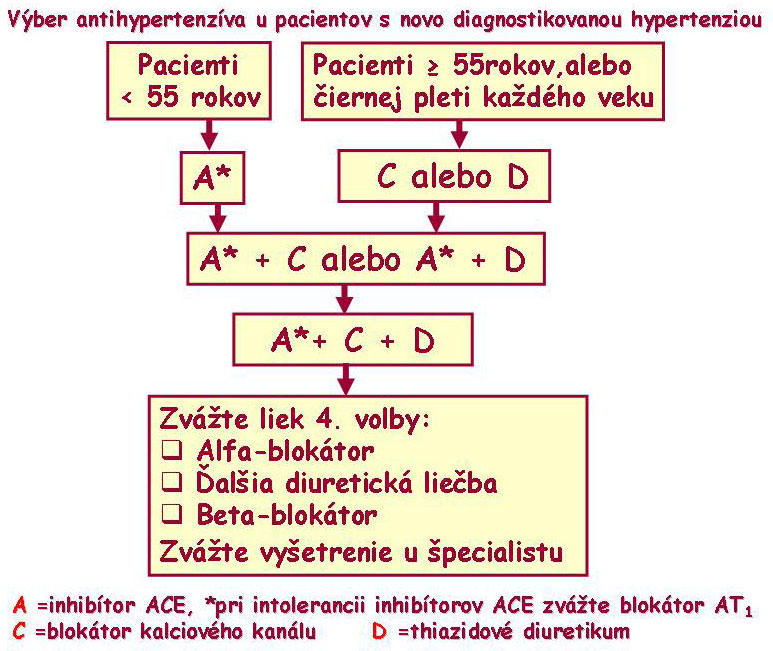
Podľa nových doporučení Britskej spoločnosti pre hypertenziu
( www.niveco.org.uk/G034guidance ) ,ktoré sú zhrnuté v nasledujúcej schéme, dochádza v súčasnosti k zmene odporúčaných liečebných postupov liečby hypertenzie, ktoré dávajú hlavný dôraz na zníženie rizika rozvoja diabetu.
Výber antihypertenzíva pre iniciáciu liečby je najviac ovplyvnené vekom pacienta – u osôb do 55 rokov veku sa odporúča zahájiť liečbu hypertenzie inhibítormi ACE alebo AT1 blokátormi, vo veku nad 55 rokov sa odporúča zahájiť liečbu blokátormi kalciových kanálov alebo diuretikami. Ak pri monoterapii nie sú dosiahnuté cieľové hodnoty krvného tlaku, odporúča sa kombinácia inhibítorov ACE(alebo AT1 blokátorov) s blokátormi kalciových kanálov prípadne s diuretikami. Ako tretí krok sa odporúča kombinácia všetkých troch skupín antihypertenzív, t.j. inhibítorov ACE(blokátorov AT1) s blokátormi kalciových kanálov a s diuretikami. Beta –blokátory sa objavujú až vo štvrtom kroku ako alternatíva alfa-blokátorov alebo ďalšej diuretickej liečby. Dôležitá je poznámka, že vo štvrtom kroku by malo byť zvažované vyšetrenie špecialistom.
Beta-blokátory zostávajú aj naďalej základom liečby u pacientov s anginou pectoris, alebo po infarkte myokardu, sú vhodné u žien v reprodukčnom veku, u osôb s vyššou aktivitou sympatického nervového systému a u pacientov s intoleranciou alebo s kontraindikáciou k inhibítorom ACE alebo blokátorom receptorov AT1 pre angiotenzin II.
Ak pacient užívajúci beta-blokátory potrebuje ďalší liek na hypertenziu, mal by sa mu pridať radšej blokátor kalciových kanálov než thiazidové diuretikum. Hlavným dôvodom je zníženie rizika rozvoja diabetu.
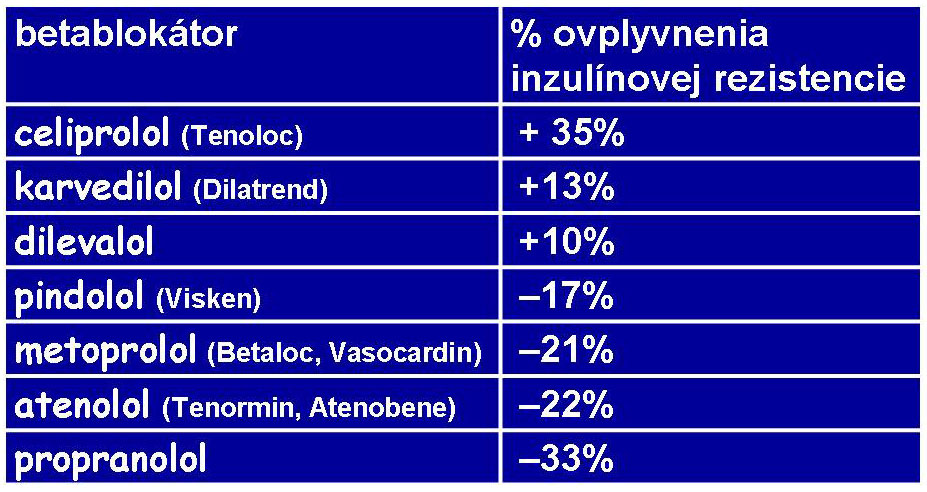
Aj medzi beta-blokátormi sú veľké rozdiely pri ich vplyve na inzulínovú rezistenciu (obr.č.8).
Obr.č.9: Vplyv betablokátorov na inzulínovú rezistenciu
Pre ďalšie informácie odkazujeme na pripravovaný OP Arteriálna hypertenzia na www.vpl.sk/cps/rde/xchg/sprlsk/xsl/21108.htm .
Guidelines 2007 Európskej kardiologickej spoločnosti pre diagnostiku a liečbu arteriálnej hypertenzie.
► VI. PLAZMATICKÉ LIPIDY
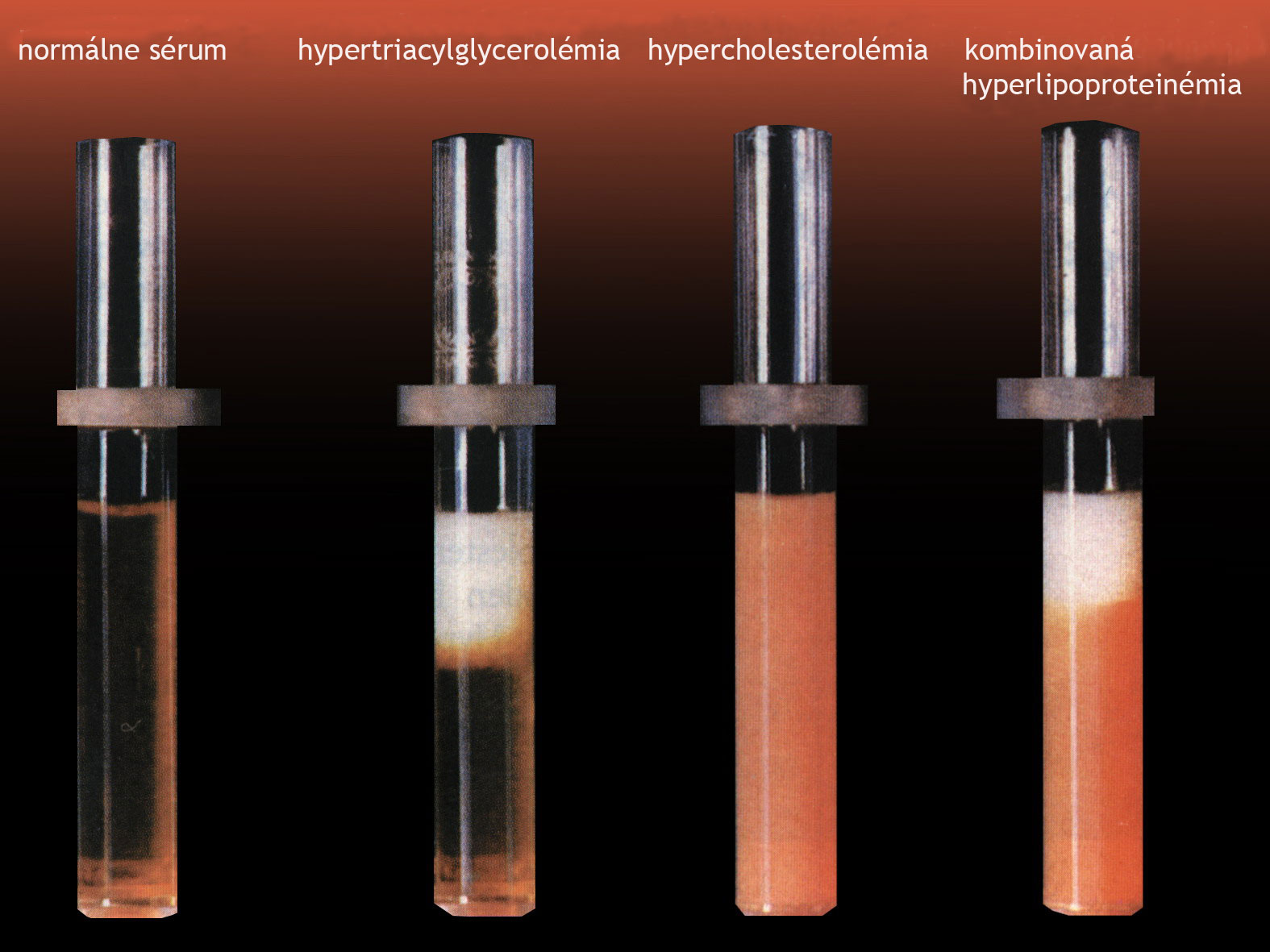
Obr.č.10: Rozdelenie dyslipoproteinémií podľa Európskej
spoločnosti aterosklerózy, EAS klasifikácia z roku 1992
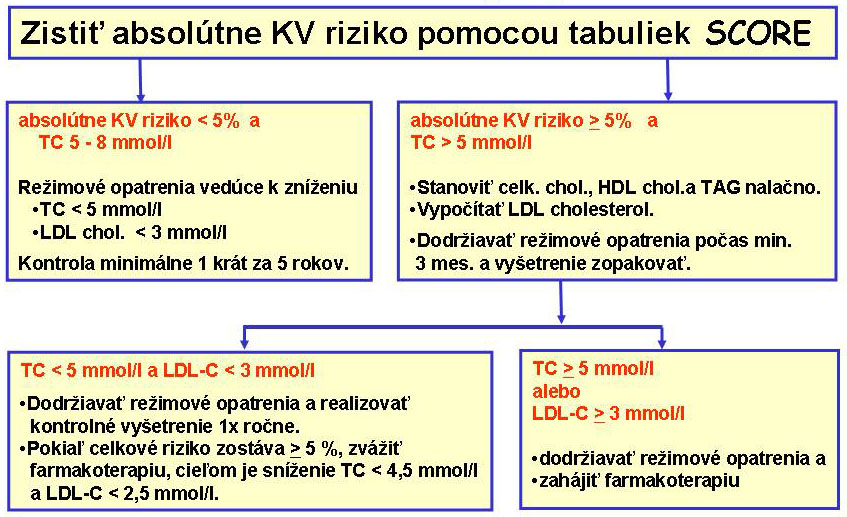
Vo všeobecnosti, cieľová hodnota plazmatickej koncentrácie celkového cholesterolu(TC) je <5mmol/l a LDL-cholesterolu (LDL-C) <3mmol/l. U pacientov s už diagnostikovaným KVO a u pacientov s diabetes mellitus sú však cieľové hodnoty ešte nižšie- pre celkový cholesterol <4,5mmol/l a LDL-cholesterol <2,5mmol/l. Liečebné ciele nie sú definované pre HDL-cholesterol(HDL-C) a triacylglyceridy (TAG). HDL cholesterol <1 mmol/l u mužov a <1,2mmol/l u žien a triacylglyceroly >1,7 mmol/l sú ale ukazovateľmi zvýšeného kardiovaskulárneho rizika. Zahájenie liečby u asymptomatických jedincov závisí nielen na plazmatickej koncentrácii lipidov, ale tiež na výške absolútneho kardiovaskulárneho rizika. Ako postupovať je schématicky zobrazené na obr. č. 10.
Je pravdepodobné, že asymptomatickým jedincom s vysokým kardiovaskulárnym rizikom, ktorých neliečené hodnoty celkového cholesterolu sa blížia 5 mmol/l a LDL-cholesterolu 3 mmol/l , prospieva ďalšie zníženie celkového cholesterolu na < 4,5 mmol/l a LDL-cholesterolu na < 2,5 mmol/l malými dávkami hypolipidemík. Je však potrebné konštatovať, že tieto znížené cieľové hodnoty nie sú cieľom liečby u jedincov s vyššími neliečenými hodnotami lipidov, pretože liečba by vyžadovala vysoké dávky hypolipidemík, ktoré sú obvykle potrebné na dosiahnutie uvedených hodnôt. Prednosti tohto postupu nie sú doteraz doložené príslušným dôkazmi(podrobnejšie viď OP Dyslipidémia – aktuálne sa na ňom pracuje na ... ).
Obr.č.11:Odporúčaný postup u asymptomatických osôb s dyslipidémiou
► VII.DIABETES MELLITUS
Pre ďalšie informácie odkazujeme na stránku DIAPROJEKTU SSVPL .
► VIII. METABOLICKÝ SYNDROM
Jedinci s metabolickým syndromom majú obvykle vysoké kardiovaskulárne riziko. Diagnózu tohto syndromu stanovíme podľa novej definície IDF (International Diabetes Federation) z roku 2006( http://www.idf.org/home/index.cfm?node=1429 ) ak je prítomná:
Abdominálna obezita t.j. pre európsku populáciu obvod pásu >94 cm u mužov a >80cm u žien plus aspoň dva z nasledujúcich štyroch faktorov:
• triacylglycerolémia≥ 1,7mmol/l, alebo špecifická liečba tejto poruchy spektra lipidov
• HDL-cholesterol <1,03 mmol/l u mužov a <1,29mmol/l u žien, alebo špecifická liečba tejto poruchy spektra lipidov
• krvný tlak ≥ 130/85 mmHg, alebo liečená hypertenzia
• glykémia nalačno ≥ 5,6 mmol/l alebo predchádzajúca diagnóza DM 2.typu
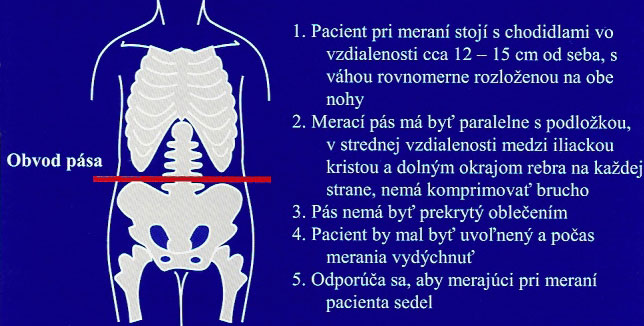
Praktické odporúčania na meranie obvodu pása sú na obr.č. 15.
Ak je BMI> 30kg/m2, centrálna obezita je zrejmá a nie je potrebné merať obvod pása.
Liečba metabolického syndromu spočíva v zmene životného štýlu, a to predovšetkým v redukcii hmotnosti a vo zvýšení fyzickej aktivity pod dohľadom všeobecného praktického lekára alebo špecialistu. Zvýšené hodnoty krvného tlaku, dyslipidémia a hyperglykémia však obvykle vyžadujú aj príslušnú farmakoterapiu.
Obr.č.15: Praktické odporúčania na meranie obvodu pása
Podrobne pozrite na http://win.niddk.nih.gov/publications/tools.htm#circumf a
http://media.metabolicsyndromeinstitute.com/fichiers-site-mets/waist_circumference.mpg
alebo http://www.metabolicsyndromeinstitute.com/ alebo aj na iných web stránkach.
Komu by sa mali predpisovať iné preventívne lieky?
Okrem antihypertenzív, hypolipidemík a antidiabetík by malo byť v praxi všeobecného praktického lekára na prevenciu KVO zvažované aj použitie nasledujúcich skupín liekov :
• kyselina acetylosalicylová alebo iný antiagregačný liek u všetkých pacientov s klinicky manifestným aterosklerotickým KVO, ktorí nemajú kontraindikácie. U asymptomatických jedincov s vysokým kardiovaskulárnym rizikom je dokázané, že nízke dávky kyseliny acetylosalicylovej môžu znížiť riziko kardiovaskulárnej príhody u diabetikov, pacientov s dobre kontrolovanou arteriálnou hypertenziou a u mužov. Profit z liečby ASA rastie s rastom absolútneho KV rizika. ASA je indikovaná v primárnej prevencii ak je riziko podľa tabuliek SCORE≥ 5% pri hodnotách krvného tlaku < 140/90 mmHg . Pozitívny efekt liečby ASA je preukázaný pri dennej dávke 75-325 mg.
• betablokátory u pacientov po prekonanom infarkte myokardu alebo s chronickým zlyhávaním srdca či asymptomatickou systolickou dysfunkciou ĽK v dôsledku ICHS
• inhibítory ACE a/alebo sartany u pacientov s chronickým srdcovým zlyhávaním či asymptomatickou systolickou dysfunkciou ľavej komory v dôsledku ICHS a/alebo arteriálnej hypertenzie a pravdepodobne aj u všetkých pacientov s dokázanou ICHS alebo cerebrovaskulárnou ischemickou chorobou. Ďalej u pacientov s MS sú vhodné na liečbu hypertenzie ako lieky prvej voľby( prevencia vzniku DM 2. typu). Pri diabetes mellitus s hypertenziou ako prevencia nefropatie u nefropatií spomaľujú progresiu CHRI.
• antikoagulanciá u pacientov s ICHS a zvýšeným rizikom tromboembolickej príhody
Zhrnutie–ukazovatele kvalitnej liečebno-preventívnej alebo preventívno liečebnej(?) starostlivosti
Hlavnou prioritou všeobecného praktického lekára je realizácia preventívnych opatrení u zdravých osôb v mladom veku s cieľom predísť rozvoju klinicky významných foriem arteriosklerotických ochorení. Ďalej je to liečebno- preventívna starostlivosť o osoby s vysokým kardiovaskulárnym rizikom a o pacientov s už klinicky manifestným aterosklerotickým KVO. V spolupráci s pacientom by malo byť dosiahnuté:
• zanechanie fajčenia
• vypracovanie a realizácia plánu zdravej výživy
• vypracovanie a realizácia plánu primeranej fyzickej aktivity
• BMI < 25kg/m2 , obvod pásu < 94 cm u mužov a <80 cm u žien
• hodnoty TK všeobecne < 140/90 mmHg a < 130/80 mmHg u špecifických podskupín
• plazmatické koncentrácie celkového cholesterolu všeobecne <5 mmol/l a < 4,5mmol/l u špecifických podskupín
• plazmatické koncentrácie LDL-cholesterolu vo všeobecnosti < 3mmol/l a < 2,5 mmol/l u špecifických podskupín
• normoglykémia u diabetikov
• zavedenie ďalšej preventívnej farmakoterapie u špecifických podskupín.
Obr.č.16:Ciele prevencie u osôb s vysokým rizikom a s už diagnostikovaným KVO

Praktickí lekári by mali vychádzať pri odporúčaniach preventívnych opatrení a ich intenzity (napr. pri určovaní špecifickej diéty, individualizácii pohybovej aktivity, predpisovaní liekov, ich dávkovaní a kombináciách) z absolútneho kardiovaskulárneho rizika konkrétneho pacienta. Mali by postupovať tak, aby dosiahnutý výsledok preventívnej liečby bol optimálny a dosiahnuteľný pre daného jedinca.
Literatúra:
DP Prevence kardiovaskulárních onemocnení a jejich komplikací pro všeobecné praktické lékaře SVL ČLS JEP, 2004
DP Arteriální hypertenze SVL ČLS JEP 2004
DP Dyslipidémie SLV ČLS JEP, 2004
DP Diabetes mellitus SVL ČLS JEP, 2005
Európske doporučenia pre prevenciu kardiovaskulárnych ochorení http://www.escardio.org/
Cífková R. Současné postavení beta-blokátorů v léčbě hypertenze, Kardiologie v primární péči č.2006/1
Fábryová Ľ. Možnosti diagnostiky a liečby dyslipidémií v ambulancii všeobecného lekára, Via practica 2005/6
Filipová S,Bada V,Rašlová K.Odporúčania pre diagnostiku a liečbu dyslipoproteinémií dospelých, Lipidový konsenzus-2. Cardiol 2002/11
Filipová S, Fábryová Ľ, Mikeš Z,Tkáč Ivan. Aktualizácia lipidového konsenzu-2. Cardiol 2006/15
Odporúčané internetové stránky:
Aktuálne európske a svetové guidelines a odporúčania v kardiológii, diabetológii, hypertenziológii, lipidológii a diabetológii pozrite na stránke
http://www.metabolic-syndrome-institute.org/guidelines_and_recommendations/



