Bolesti hlavy 2007
Autori a oponenti
Túto pracovnú verziu OP pre všeobecných praktických lekárov som spracoval na základe uvedenej literatúry. O posúdenie OP a o prípadné návrhy na doplnenie a prepracovanie som požiadal:
Slovenská neurologická spoločnosť SLS - SNS SLS http://www.adamed.sk/slovneurospol/
MUDr. Bajačeková Elena – predseda bajacekova@nextra.sk
Prof. MUDr. Peter Kukumberg, PhD.- predseda sekcie pre bolesti hlavy SNS peter.kukumberg@fnderera.sk
Prof. MUDr. Pavel Traubner, PhD, hlavný odborník pre neurológiu pavel.traubner@faneba.sk
Prof. MUDr. Peter Turcani, PhD peter.turcani@faneba.sk
Česká neurologická společnost ČLS JEP - ČNS http://www.czech-neuro.cz/
Doc.MUDr. Otakar Keller, CSc. předseda otakar.keller@ftn.cz
Doc. MUDr. Gerhard Waberžinek, CSc. wab@lfhk.cuni.cz
MUDr. Jolana Marková, předseda výboru Czech Headache Society - sekce ČNS pro diagnostiku a léčbu bolestí hlavy jolana.markova@volny.cz
Všeobecní praktickí lekári
MUDr. Danica Bezáková bezakova.danica@stonline.sk
MUDr. Bohumil Skála bohumil.skala@tiscali.cz
Požiadal som o spripomienkovanie aj všetkých členov nášho výboru a touto cestou žiadam všetkých predstaviteľov našej odbornej verejnosti o zasielanie pripomienok a návrhov na vylepšenie tohto OP na adresu lipp@pobox.sk . Na základe pripomienok a návrhov bude OP priebežne aktualizovaný.
Ďakujem všetkým za pracovné úsilie.
MUDr.Peter Lipták.

Preambula
Snahou autorov aj oponentov by mala byť maximálna stručnosť a využiteľnosť v praxi všeobecných praktických lekárov, a preto text by mal byť kompromisom medzi vedeckou exaktnosťou a snahou o zrozumiteľnosť a stručnosť. Pre kolegov s hlbším záujmom o túto problematiku odporúčame k ďalšiemu štúdiu literatúru uvedenú v závere OP a uvedené domáce a zahraničné internetové stránky.
________________________________________________________________________
Odborný postup SSVPL SLS - Slovenskej spoločnosti všeobecného praktického lekárstva
Slovenskej lekárskej spoločnosti, Námestie SNP č. 10, 816 65 Bratislava www.sprl.sk
OBSAH
1. ÚVOD
1.1. Odporúčaný postup- schéma riešenia bolestí hlavy
1.2. Orientačné neurologické vyšetrenie
1.3. Červené zástavky pre rizikovú bolesť hlavy
2. PRIMÁRNE BOLESTI HLAVY
2.1. Migréna
2.2. Tenzná bolesť hlavy
2.3. Cluster headache
3. SEKUNDÁRNE BOLESTI HLAVY
3.1. Bolesti hlavy pri úrazoch hlavy a/alebo krku
3.2. Bolesti hlavy pri cievnych ochoreniach mozgu
3 2. 1. Subarachnoidálne krvácanie
3.2. 2. Cievne mozgové príhody (CMP), ischemické a hemoragické
3.3. Bolesti hlavy pri mozgových nádoroch
3.4. Bolesti hlavy vyvolané abúzom farmák alebo ich vysadením
3.5. Cervikogénne bolesti hlavy
3.6. Ostatné sekundárne bolesti hlavy
4. DIFERENCIÁLNA DIAGNOSTIKA
5. LITERATÚRA
1.Úvod![]()
Prvé kroky potrebné pre úspešné zvládnutie bolesti hlavy sú včasné stanovenie správnej diagnózy a včasná liečba. Je veľmi dôležité rozlíšiť primárnu bolesť hlavy, ako je napríklad migréna alebo tenzný typ bolesti hlavy, od sekundárnej bolesti hlavy, ktorá je spôsobená organickým ochorením mozgu, napríklad cievne ochorenie mozgu, vnútro lebečný nádor, absces, meningoencefalitída alebo iná celková príčina (infekčné ochorenie, hypertenzia, zmeny vnútorného prostredia a iné). Štandardom pre určenie typu bolesti hlavy je inovovaný klasifikačný systém IHS(International Headache Society http://www.i-h-s.org/ ) .Systém delí bolesti hlavy do dvoch hlavných skupín – na primárne bolesti hlavy, kategórie 1 – 4 a na sekundárne bolesti hlavy, kategórie 5 – 14. Primárne bolesti hlavy nemajú známy organický podklad, ktorý by bolo možné zobraziť pomocou CT či MRI či diagnostikovať inou metódou. Jediným problémom je tu iba bolesť. Preto primárne bolesti hlavy klasifikujeme podľa ich symptómov. Etiologický princíp tu doteraz nie je možno uplatniť, pretože mechanizmus ich vzniku dosiaľ je iba na úrovni iba čiastočne overených teórií. V skupine sekundárnych bolestí hlavy je bolesť prejavom organického ochorenia. Preto možno v týchto skupinách klasifikovať podľa etiológie, zaradenie jednotlivých typov bolestí hlavy je založené na znalosti príčiny vzniku ťažkostí. Odporúčaný postup pre všeobecného praktického lekára je uvedený na obr. č. 1.
1.1. Odporúčaný postup - schéma riešenia bolestí hlavy![]()
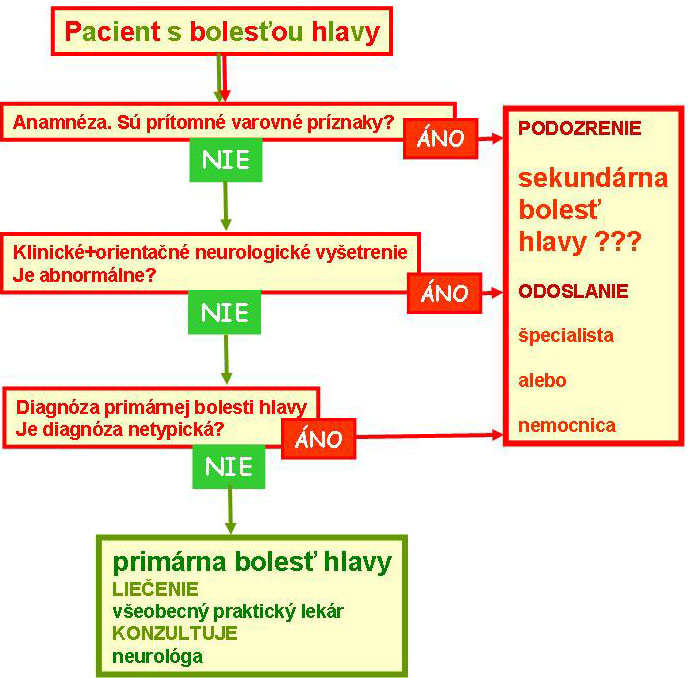
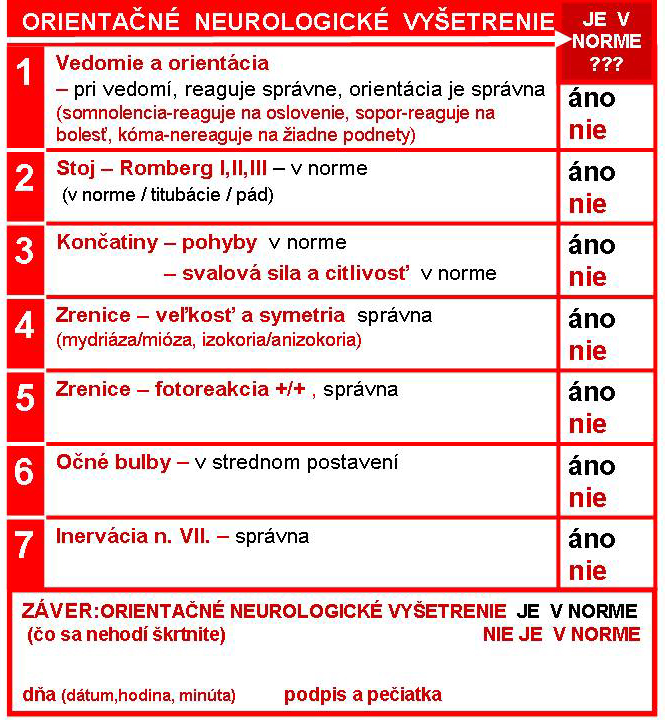
Bolesť hlavy môže byť príznakom nebezpečného a akútneho ochorenia preto všeobecný praktický lekár potrebuje mať dôkladne zvládnuté orientačné neurologické vyšetrenie. V rámci differenciálno diagnostickej úvahy, či sa jedná o primárnu alebp o sekundárnu bolesť hlavy ho odporúčame realizovať v rozsahu ako uvádza obrázok č. 2. Túto tabulku je možné vytlačiť a u konkrétneho pacienta, u ktorého sa rozhodujeme liečiť primárnu bolesť hlavy( postup uvádza obr.č.1) jej vyplnením dostatočne zdokumentujeme, že sme vykonali orientačné neurologické vyšetrenie správne.
1.2. Orientačné neurologické vyšetrenie![]()
Bolesť hlavy môže byť príznakom nebezpečného a akútneho ochorenia obzvlášť v nasledujúcich prípadoch:
•náhla veľmi silná bolesť hlavy, akú pacient ešte nezažil
•silná bolesť hlavy, ktorá narastá, poprípade je sprevádzaná zvracaním
•silná bolesť hlavy, ktorá sa objaví po telesnej námahe
•bolesti hlavy, sprevádzané horúčkou alebo zvracaním
•bolesť hlavy, sprevádzaná akoukoľvek neurologickou ložiskovou symptomatológiou (paréza, poruchy reči, obrna pohľadu, porucha vedomia, poruchy rovnováhy, epileptický záchvat a ďalšie)
•bolesti hlavy u pacientov s malígnym ochorením v anamnéze či HIV pozitivitou.
1.3. Červené zástavky pre rizikovú bolesť hlavy![]()

Vo všetkých týchto prípadoch je potrebné urýchlené odoslanie pacienta ku špecialistovi alebo odoslanie k hospitalizácii, aby mohli byť včas urobené nevyhnutné vyšetrenia (CT, MRI, likvorologické vyšetrenie, angiografia a ďalšie).
2.Primárne bolesti hlavy
KLINICKÝ OBRAZ
Migrenózny záchvat nie je iba bolesť, záchvat má niekoľkofázový priebeh. Jedná sa o prodromálnu fázu (niekoľko hodín až dní pred záchvatom poruchy nálady, poruchy chuti do jedla, podráždenosť, pokles koncentrácie, častejšie močenie). Ďalšia fáza je aura, ktorú však pozoruje iba 15 – 20 % pacientov. Ide o rôzne prechodné príznaky kôrovej alebo kmeňovej dysfunkcie, ktoré sa vyvíjajú postupne počas 5 až 20 minút a trvajú v typických prípadoch menej ako 60 minút. Bolesti hlavy potom nasledujú obvykle do jednej hodiny. Aura môže byť zraková (fosfény, hemianopsie, skotómy, blikanie a vlnenie v zornom poli), senzitívna, senzorická, motorická alebo zmiešaná. Parestézie sa vyskytujú relatívne často, hemiparézy a poruchy reči už menej. Potom nasleduje fáza bolesti. Bolesť hlavy je väčšinou strednej až vysokej intenzity, prevažne jednostranná, niekedy však aj obojstranná a občas sa strany striedajú.Väčšinou sa lokalizuje v oblasti spánku a okolo oka, menej často aj vo frontálnych oblastiach. Ide o bolesti pulzujúce, ostré, nepríjemné, ktoré sa akcentujú telesnou námahou. Zo sprevádzajúcich príznakov sú najčastejšie nevoľnosť a zvracanie, nechutenstvo, fonofóbie, fotofóbie, osmofóbie. Neliečená migréna trvá 4 – 72 hodín a potom spontánne doznie. Nasleduje postdromálna fáza, kedy po doznení bolestí je pacient často unavený, má nechutenstvo a poruchy koncentrácie . Vyvolávajúcim faktorom môže byť u niektorých pacientov stres, zmena počasia, zmena hormonálnej situácie u žien, nedostatok či nadmiera spánku alebo niektoré druhy potravín alebo nápojov. Fyzická aktivita bolesť pri migréne zhoršuje.
Pri migréne je bolesť hlavy prevažne jednostranná, niekedy však aj obojstranná a občas sa strany
striedajú. Väčšinou sa lokalizuje v oblasti spánku a okolo oka, menej často aj vo frontálnych oblastiach.

DIAGNOSTIKA
Neexistuje žiadny test ani vyšetrenie, ktoré by diagnózu migrény potvrdilo. Pomocné vyšetrenia elektrofyziologické i zobrazovacie sú normálne . Základom diagnostiky je dôkladná anamnéza a dôkladné vedomosti o klinickom obraze.
Obr.č.4: Diagnostická schéma migrény![]()

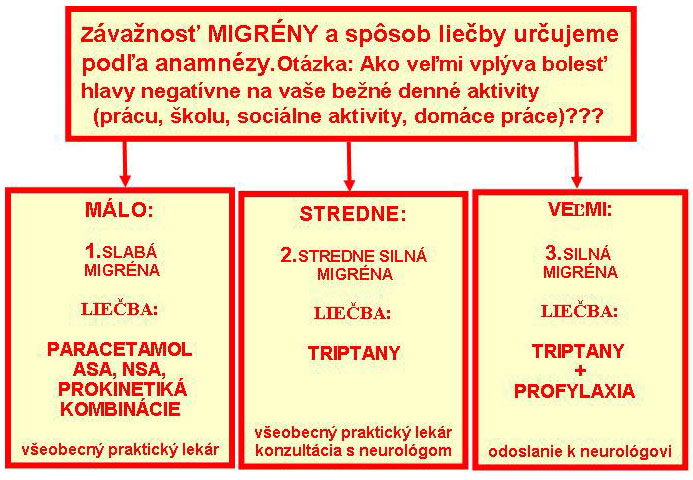
Odporúčanie konkrétnej medikamentóznej liečby akútneho záchvatu migrény závisí od toho, ako intenzívne záchvaty pacient má.
U ľahkej migrény podávame pri liečbe akútneho záchvatu jednoduché analgetiká v dostatočnej dávke a včas, najlepšie v ľahko rozpustnej forme (napr. kys. acetylosalicylová 0,75 – 1g, paracetamol 0,75 – 1 g) alebo nesteroidné antireumatiká (NSA), poprípade v kombinácii s metoclopramidom alebo domperidonom.
U stredne ťažkej a ťažkej migrény sú na mieste špecifické antimigréniká (triptany):
•sumatriptan (Imigran 50-100mg tbl., alebo nazálny spray, inj. s.c. 6mg, Cinie 50-100mg tbl)
•zolmitriptan(Zomig 2,5mg a 5mg tbl, Zomig rapimelt rýchlo rozpustné 2,5 a 5mg tbl)
•rizatriptan (Maxalt tbl. 5 a 10 mg, Maxalt rapid 5 a10 mg)
•eletriptan (Relpax tabl. 40mg a 80 mg)
•naratriptan tbl.(Naramig, Formigran 2,5mg tbl)
•frovatriptan (Frova 2,5 mg tbl.)
V určitých situáciách je užitočná psychoterapia, relaxačné cvičenia, redukcia stresu, fyzioterapia.
Migrénu možno liečiť aj preventívne. Hlavným cieľom preventívnej liečby migrény je redukcia počtu a intenzity jednotlivých záchvatov aspoň o 50%. Preventívnu liečbu ordinujeme pri nedostatočnom efekte akútnej liečby, pri výskyte viac ako 3 záchvatov migrény za mesiac, pri neprimeraných vedľajších účinkoch akútnej liečby. Základné pravidlá chronickej preventívnej liečby sú postupné zvyšovanie dávky, minimálne 3 – 8 týždňov užívanie jedného lieku, pri dobrom efekte pokračovanie liečby 6 mesiacov a individuálne aj dlhšiu dobu.
Lieky na profylaxiu migrény:
•kyselina valproová a valproáty( Convulex,Depakine Chrono, Orfiril)
•topiramát(Topamax)
•beta–blokátory(metoprolol, atenolol)
•blokátory kalciového kanálu( Flunarizin, Cinnarizin, Verapamil)
•tricyklické antidepresíva(Amitryptilin, Prothiaden)
•SSRI. (Deprex, Seropram, Citalec, Zoloft...)
•gabapentin(Neurontin, Gordius, Gabapentin) – niekedy môže byť účinný ale zatiaľ nie je v tejto indikácii registrovaný
•užitočné sú aj magnéziové prípravky
Obr.č.5: Odporúčaný postup liečby migrény![]()
Tenzná bolesť hlavy je najčastejší typ cefalalgie. Napriek tomu nie je jej definícia jednoduchá. Možno ju charakterizovať ako tupú bolesť, ktorá je spojená s únavou a ktorej často predchádza stres.
KLINICKÝ OBRAZ
Bolesť je u tenznej cefalalgie väčšinou bilaterálna, difúzna, iba výnimočne je lokalizovaná okcipitálne alebo frontálne. Býva tupá, trvalá, ľahko kolísavej intenzity. Jej nástup je obvykle postupný. Trvá hodiny až dni, často sa objaví v noci alebo popoludní. Pacienti si často sťažujú na pocit tlaku, hyperestézie skalpu, nepríjemný pocit pri česaní, stuhnutosť šijových svalov až k trapézovým svalom, pocit zvieravého kruhu okolo hlavy, niekedy pocit opuchu a tlaku v hlave, ako by ju niekto stláčal. Spúšťacím mechanizmom môže byť nielen sám stres, ale aj opakované konflikty a dokonca aj očakávanie konfliktov. Medzi príznakmi sa môže vyskytnúť aj ľahká fotofóbia a fonofóbia, tieto príznaky ale bývajú skôr výnimkou. Chýba zvracanie a nauzea sa vyskytne iba celkom výnimočne. Býva prítomná depresia a anxieta, hlavne u chronických stavov, časté sú poruchy spánku. Subjektívne ťažkosti sa nezhoršujú fyzickou aktivitou ani alkoholom.
DIAGNOSTIKA
Zmyslom objektívneho vyšetrenia u tenznej cefalalgie je vylúčiť iné možné príčiny. V objektívnom náleze zisťujeme zvýšenú citlivosť svalov na pohmat. Najčastejšie na m. trapézius, okcipitálnych svaloch, m. temporalis, rhomboideus a masseter. Musíme vylúčiť možné príčiny sekundárnej bolesti hlavy a abúzus farmák. Vždy je indikované opakovanie diferenciálno-diagnostickej úvahy, ak sa zmení charakter bolesti.
TERAPIA
Terapia akútnej a sporadickej bolesti hlavy tenzného charakteru nebýva problémom,
väčšinou zaberú bežné analgetiká, kľud a odstránenie stresu. NSA môžu byť účinnejšie ako kyselina acetylosalicylová. Niekedy je vhodná kombinácia s myorelaxanciami. U depresívnych pacientov je vhodný amitriptylín. V každom prípade sa usilujeme o krátkodobú liečbu. Pomerne málo účinné sú opiáty, spazmolytiká, kodeín, barbituráty, neuroleptiká. Podstatne zložitejšie je liečenie chronickej bolesti hlavy. Je vždy potrebné vychádzať z dôkladného vyšetrenia, pokračujeme rozhovorom s pacientom, pokúšame sa odhaliť vyvolávajúce príčiny a snažíme sa mu podrobne vysvetliť stav a ďalší postup. Využívame kombináciu psychologickej, fyziologickej i farmakologickej relaxácie. Vhodné sú relaxačné cvičenia, autorelaxácia, autogénny tréning a aplikácia tepla. Odporúča sa aj ľahká aeróbna aktivita. Pri farmakoterapii je potrebné mať na pamäti, že veľmi ľahko vzniká návyk na analgetiká. Ako náhle sa podarí bolesť zvládnuť, je potrebné rýchlo vysadiť lieky. Kofeín často podporuje závislosť na analgetikách. Možno použiť nasledujúce skupiny liekov v monoterapii alebo v kombináciách:
1. jednoduché analgetiká – acetylosalicylová kyselina, paracetamol
2. kombinované analgetiká
3. nesteroidné antirevmatiká
4. myorelaxanciá.
Profylakticky je vhodné podávanie tricyklických antidepresív a betablokátorov. Amitriptylín 100 – 200mg/deň. Propranolol (Inderal) sa podával 60mg/d dnes ho možno nahradiť lipofilnými betablokátormi metoprololom alebo atenololom. Je potrebné začať s veľmi nízkymi dávkami amitriptylínu (10 – 25mg), už aj preto, že i táto dávka môže býť dostatočne účinná.Pridávať možno aj NSA. Lokálne možno vykonať obstreky bolestivých bodov (napr. 1% trimecainom), odporúča sa lokálna aplikácia oleja z mäty piepornej pre jeho svalovo i mentálne relaxačný účinok.
Cluster headache-histamínová bolesť hlavy je pomerne vzácny typ primárnych bolestí hlavy (0,5%). Vyskytuje sa prevažne u mužov (pomer muži:ženy 8:1), jeden až maximálne 8 záchvatov denne v periódach trvajúcich týždne až mesiace. Medzi periódami sú remisie trvajúce mesiace až roky. Ide o bolesti veľmi intenzívne, striktne jednostranné s periorbitálnym maximom a šírením do širšieho okolia. Bolesti sú najčastejšie nočné, pacient je nepokojný a často chodí po miestnosti. Jeden záchvat trvá maximálne 3 hodiny. Charakteristické sú vegetatívne sprievodné príznaky ako unilaterálna lakrimácia, hyperémia spojoviek, opuch nosnej sliznice, parciálny Hornerov syndrom, hyperémia a potenie kože.
Cluster headache

3.Sekundárne bolesti hlavy
3.1. BOLESTI HLAVY A/ALEBO KRKU PRI ÚRAZOCH HLAVY![]()
Ide o rozsiahlu a čo do povahy vyvolávajúcich príčin veľmi rôznorodú skupinu. Na náraste počtu úrazov hlavy a krčnej chrbtice sa podieľajú civilizačné faktory: 45% úrazov pripadá na dopravné nehody, 30 % na pády a 20 % na pracovné a športové úrazy .
KLINICKÝ OBRAZ
Charakter bolesti môže byť veľmi rozmanitý .Bolesť je iba symptómom post traumatického syndrómu spolu s ďalšími príznakmi ako nevoľnosť, závraty, rozmazané alebo dvojité videnie, svetloplachosť, tinitus, poruchy sluchu, precitlivenosť, úzkosť, zmeny osobnosti či depresie, zvýšená únavnosť, poruchy spánku, znížené libido. Najčastejšie pozorujeme chronickú dennú bolesť hlavy tenzného typu . Veľmi úporné môžu byť bolesti hlavy spojené s poranením krčnej chrbtice pri dopravných nehodách(http://old.unipo.sk/FZ/doc/chirurgia-poranenia_nervoveho_systemu.pdf ) mechanizmom švihnutia bičom“ („whiplash injury“) pri zadoprednom náraze. Môže sprevádzať banálne úrazy hlavy bez otrasu mozgu, ale aj závažnú skupinu kraniocerebrálnych poranení s rozvíjajúcim sa obrazom vnútro lebečnej hypertenzie v dôsledku útlaku mozgu subdurálnym alebo epidurálnym krvým výronom, spojeným niekedy s kontúziou až s dilaceráciou mozgového tkaniva. Intrakraniálne krvácanie sa obyčajne prejaví niekoľko hodín ale aj dní po úraze a najdôležitejším príznakom je postupné zhoršovanie stavu vedomia. Typický je dvojfázový priebeh, kedy je pacient bezprostredne po úraze v bezvedomí, potom nasleduje obdobie zlepšeného stavu vedomia (lucidný interval) nasledované opätovným zhoršením. Táto zákernosť, si vyžaduje veľkú pozornosť pri stanovovaní správnej diagnózy. Postupne sa rozvíjajú symptómy ako -zvracanie, poruchy videnia, poruchy osobnosti, spavosť a ložiskové neurologické príznaky. Pokiaľ sa jedná o kontúziu mozgu, môžu byť hneď od začiatku prítomné ložiskové príznaky alebo porucha vedomia, niekedy aj generalizovaný tonicko-klonický epileptický záchvat.
DIAGNOSTIKA
Je nevyhnutná k správnemu zvládnutiu kraniocerebrálnych poranení. Štandardne sa odporúča RTG lebky a krčnej chrbtice. Pomocou CT mozgu alebo krčnej chrbtice pri závažnejších poraneniach môžeme ihneď odlíšiť fraktúry bázy alebo klenby lebky, hematóm či väčšiu mozgovú kontúziu.
TERAPIA
Pri kraniocerebrálnych poraneniach je na mieste observácia na chirurgickom lôžku a kľudový režim. Rozsiahle či diagnosticky jasné kraniocerebrálne poranenia je výhodnejšie priamo z terénu transportovať do traumatologických centier alebo na neurochirurgiu, koordinovať postup so ZZS. Podľa dynamiky subjektívnych ťažkostí i objektívneho neurologického nálezu indikujeme kontrolné CT vyšetrenie, ktoré môže po tzv.lucídnom intervale(je to bezpríznakové obdobie od momentu úrazu do objavenia sa prvých príznakov) odhaliť narastajúci útlak mozgu subdurálnym či epidurálnym hematómom, potom indikujeme neurochirurgické riešenie – evakuáciu hematómu. Pri rozsiahlej kontúzii či dilaceráci mozgového tkaniva sa vykonáva parciálna resekcia. Vzácny poúrazový hydrocefalus sa rieši väčšinou zavedením shuntu. Podávajú sa symptomaticky analgetiká, tlmia sa ostatné sprievodné symptómy. Krčná chrbtica sa často fixuje krčným golierom (vždy pri transporte z miesta nehody pri podozrení na poranenie krčnej chrbtice), podávajú sa analgetiká, vrátane slabých opioidov, nesteroidné antireumatiká a myorelaxanciá, neskoršie sa pridáva rehabilitačná liečba. Z posudkového hľadiska sa niekedy ťažko rieši pretrvávajúci potraumaický pseudoneurastenický syndróm alebo účelové „dôchodkové“ tendencie postihnutých.
3.2. BOLESTI HLAVY PRI CIEVNYCH OCHORENIACH MOZGU![]()
Z nebezpečných cievnych ochorení mozgu je najrizikovejšie subarachnoidálne krvácanie (SAK). Jedná sa o krvácanie z aneuryzmy niektorej z mozgových tepien do likvorových priestorov.
3.2.1. SUBARACHNOIDÁLNE KRVÁCANIE![]()
KLINICKÝ OBRAZ
Typicky sa SAK prejaví náhlou krutou bolesťou hlavy, lokalizovanou najčastejšie do zátylku. Bolesť sa vyvíja v časovom intervale niekoľkých sekúnd až minút. Bolesť býva sprevádzaná zvracaním, môže sa objaviť i porucha vedomia. SAK môže byť sprevádzané i akoukoľvek neurologickou ložiskovou symptomatológiou, podľa oblasti, ktorá je krvácaním postihnutá. Typicky sa manifestuje meningeálnym syndrómom, ktorý sa vyvinie behom hodín. Vznik SAK je relatívne častý pri zvýšenej fyzickej námahe (zdvihnutie ťažšieho bremena, namáhavá práca v predklone, sexuálna aktivita).
DIAGNOSTIKA
Pri podozrení na SAK je nevyhnutná akútna hospitalizácia a CT vyšetrenie mozgu. Na CT sa niekedy zobrazí aj aneuryzma, ale dôkazom SAK je prítomnosť krvi v subarachnoidálnom priestore. Po uplynutí niekoľkých dní alebo pri malom množstve krvi môže byť CT falošne negatívne, preto pri klinickom podozrení na SAK je nevyhnutné aj vyšetrenie likvoru a vykonáva sa lumbálna punkcia. Tu sa dokazuje patologická prítomnosť krvi v
mozgovo-miechovom moku a pomocou spektrofotometrie môžeme určiť aj obdobie krvácania, poprípade či sa jednalo o prvé alebo už opakované krvácanie. Je nevyhnutné doplniť mozgovú angiografiu k preukázaniu aneuryzmy. Pokiaľ je angiografia negatívna, odporúča sa ju s odstupom času zopakovať, pretože riziko zopakovania krvácania z už raz prasknutej aneuryzmy je veľmi vysoké.
TERAPIA
Každý pacient s SAK je indikovaný na prijatie na jednotku intenzívnej starostlivosti . Pri preukázanej aneuryzme je nevyhnutná neurochirurgická intervencia, buď operačná alebo s asistenciou neuroradiológa, ktorý zavedie sondu k aneuryzme a vyplní ju špeciálnym materi-álom, čo spôsobí jej strombotizovanie.Toto je možné iba u niektorých typov aneuryziem, niekedy je nevyhnutný otvorený prístup a podviazanie(zaklipovanie) aneuryzmy alebo jej obloženie, spevnenie aby nedochádzalo k ďalšiemu praskaniu. Niekedy môžu byť aneuryzmy mnohonásobné. Dnes je trend operovať čo najskôr, aby sa predchádzalo riziku cievnych spazmov, ktoré môžu pacienta ohroziť rovnakou mierou ako pôvodná príhoda.
3.2.2. CIEVNE MOZGOVÉ PRÍHODY (CMP), ISCHEMICKÉ A HEMORAGICKÉ![]()
KLINICKÝ OBRAZ
Klinicky prebiehajú podobne, najčastejšie pod obrazom náhle vzniknutého neurologického deficitu, ako je hemiparéza, parézy mozgových nervov, mozočkové príznaky a ďalšie. Pre hemoragickú príhodu môže nasvedčovať častejšie prítomné zvracanie, bolesť hlavy a porucha vedomia, ale klinicky ich nemožno odlíšiť, všetky tieto príznaky sa môžu objaviť aj pri ischémii. Či sa jedná o ischémiu alebo hemorágiu možno určiť uskutočnením ďalších vyšetrení. Bolesť hlavy môže sprevádzať ako ischemickú, tak aj hemoragickú CMP a nemá špecifický charakter.
DIAGNOSTIKA
Je nevyhnutné vykonanie CT vyšetrenia mozgu. Krvácanie je na CT snímke preukázateľné ihneď ako hyperdenzné ložisko. Pokiaľ sa jedná o čerstvú ischemickú CMP, môže byť aj pri veľkom neurologickom deficite CT nález spočiatku negatívny. Rozvinutá malácia sa potom s časovým odstupom 24 – 48 hodín zobrazí na CT ako hypodenzné ložisko . Negatívne CT ihneď po príhode teda spoľahlivo vylúči krvácanie ale nie ischémiu.
TERAPIA
Bolesť hlavy pri CMP je sekundárna bolesť hlavy, preto sa lieči CMP, liečba bolesti hlavy je symptomatická.
3.3. BOLESTI HLAVY PRI MOZGOVÝCH NÁDOROCH![]()
Najzávažnejšie z tejto skupiny sú bolesti hlavy sprevádzajúce nádory mozgu. Pri intrakraniálnych nádoroch sa vyskytujú asi v 60 % prípadov . Často bývajú prvým príznakom hlavne u nádorov hypofýzy a mosto-mozočkového uhlu. Málo vyznačená býva bolesť pri pomaly rastúcich nádorov lokalizovaných v asymptomatických zónach (predovšetkým v čelových lalokoch) Predovšetkým meningeómy môžu byť dlho klinicky nemé.
KLINICKÝ OBRAZ
Vo väčšine prípadov sú bolesti tenzného charakteru, zriedkavejšie imitujú migrénu . Pri frontálne lokalizovaných nádoroch skôr pozorujeme postupne narastajúce zmeny osobnosti a chovania. Niekedy môže byť prvým príznakom epileptický záchvat. Podľa lokalizácie ale aj pre možnosť prenesenia tlakových vplyvov na vzdialenejšie štruktúry pozorujeme najrôznejšie ložiskové neurologické príznaky a/alebo narastajúce príznaky intrakraniálnej hypertenzie.
DIAGNOSTIKA
Vo všetkých podozrivých prípadoch je na mieste včasná diagnostika (CT alebo MR vyšetrenie mozgu). Za tzv. varovné príznaky sa považujú: výskyt nového typu bolesti hlavy, ktorá neustupuje ani napriek analgetickej liečbe a naopak sa jej intenzita zvyšuje, novo vzniknuté bolesti hlavy vo veku nad 50 rokov, bolesti hlavy u pacientov s onkologickou anamnézou a predovšetkým s narastajúcou intenzitou bolesti. Ďalej bolesti hlavy združené s psychickými poruchami a zmenami osobnosti, s príznakmi intrakraniálnej hypertenzie (edém papily očného nervu pri vyšetrení očného pozadia, ranné explozívne zvracanie) alebo s narastajúcou ložiskovou neurologickou symptomatológiou. Diferenciálne – diagnosticky trvalé bolesti hlavy, stupňujúce sa v horizonte týždňov až mesiacov, bývajú typické skôr pre mozgový nádor, bolesti hlavy strednej až silnej intenzity, trvajúce hodiny až dni, sú veľmi suspektné z mozgového alebo subarachnoidálneho krvácania. Post traumatické
kraniocerebrálne komplikácie (subdurálny a epidurálny hematóm) nastupujú väčšinou v odstupe hodín až niekoľkých dní od úrazu. Výnimkou je chronický subdurálny hematóm,
ktorý môže vzniknúť v rôznom časovom intervale od úrazu, prípadne úraz nemusel byť ani spozorovaný (u starých ľudí, u alkoholikov, pri liečbe antikoagulanciami a pod.). Prejavuje sa postupne sa objavujúcimi bolesťami hlavy, kvantitatívnymi i kvalitatívnymi poruchami vedomia (zmätenosť), závratmi a ostanými príznakmi narastajúcej intrakraniálnej hypertenzie.
TERAPIA
Vo včasnom štádiu je väčšinou doménou neurochirurga, radikálne alebo aspoň parciálne odstránenie tumoru, v neprístupných miestach sa môže do veľkosti 25 mm v priemere použiť ožiarenie Leksellovým gama nožom. V pokročilejšom štádiu sa niekedy vykonáva parciálna resekcia tumoru a následná cielená rádioterapia, vzácnejšie v kombinácii s cytostatickou liečbou. Onkologická liečba je sprevádzaná symptomatickou analgetickou liečbou, prípadne aj zo skupiny opiátov, možno ich kombinovať s antidepresívami zo skupiny SSRI či tricyk-lickými. Pri syndróme intrakraniálnej hypertenzie sa podáva antiedémová liečba, niekedy je nutné trvalé riešenie shuntovou operáciou. Je potrebné zdôrazniť, že pri podozrení na mozgový nádor je nevyhnutné včasné odoslanie pacienta k špecialistovi na podrobné diagnostické doriešenie.
3.4. BOLESTI HLAVY VYVOLANÉ ABÚZOM FARMÁK ALEBO ICH VYSADENÍM![]()
Z tejto skupiny sa budeme zaoberať z praktického hľadiska najdôležitejšou podskupinou, a to sú bolesti hlavy pri nadužívaní, event. pri vysadení analgetík.
KLINICKÝ OBRAZ
Pacienti s chronickými alebo s opakujúcimi sa bolesťami hlavy často užívajú proti bolesti mnoho liekov i po dlhšiu dobu. Liek spočiatku spôsobuje úľavu, ale pokiaľ sa bolesti vracajú a liek sa užíva často, znižuje sa jeho efekt a dochádza k zvyšovaniu dávok. Je dokázané, že i nadmerne užívaný liek proti bolesti môže sám osebe bolesť hlavy vyvolávať. Potom vzniká začarovaný kruh, keď bolesť hlavy vyvoláva samotné analgetikum. Nadužívanie analgetík sa
najčastejšie týka kombinovaných prípravkov s kodeínom, kofeínom alebo barbiturátmi. Okrem analgetík sa nadužívanie môže objaviť aj pri ergotamíne a derivátoch námelových alkaloidov, aj pri častejšom používaní NSA a aj v ďalších skupinách. U pacientov, užívajúcich tieto liečivá sa objavuje tolerancia na ich liečebné účinky, zvyšujú si dávky liekov aj frekvenciu ich užívania a môže vzniknúť psychická aj fyzická závislosť. Bolesť hlavy pri nadužívaní analgetík má charakter tupej bolesti v celej hlave alebo tlakovej bolesti s maximom v čele nad očami. Bolesť nepulzuje, nemá charakter hemikranie. Intenzita bolesti je väčšinou stredná, nie záchvatovitá ako pri migréne, trvá väčšinu dňa, objavuje sa denne alebo takmer denne. Často je spojená s pocitmi nevýkonnosti, nesústredenosti, zvýšeného zabúdania, často sa objavujú tiež poruchy spánku. Bolesť pri nadužívaní ergotamínu a derivátov námelových alkaloidov má naopak pulzujúci charakter, imitujúci migrénu. Bolesť z nadužívania sa objavuje po pravidelnom každodennom užívaní medikácie po dobu 3 mesiacov a dlhšie, vznik je individuálny. Pokiaľ sa podarí abúzus ukončiť, bolesť postupne do mesiaca vymizne.
DIAGNOSTIKA
Diagnóza je možná iba na základe anamnézy, pomocné zobrazovacie vyšetrenia aj klinický neurologický nález sú pri bolestiach hlavy z nadužívania analgetík normálne. Podľa typu a dĺžky nadužívania medikácie môžu byť zmeny v laboratórnych testoch pri vyšetrení krvi, zvýšenie hodnôt pečeňových enzýmov, zvýšenie hodnoty urey či kreatinínu.
TERAPIA
Liečba je úspešná iba vtedy, ak pacient má záujem o liečenie a chce sa sám abúzu zbaviť. V prvom rade je nevyhnutné ukončiť nadužívanie analgetika. Bez tohto opatrenia nemožno očakávať efekt. Je potrebné tlmiť abstinenčné príznaky a v období vysadzovania zasiahnuť proti bolesti liekmi z inej než z nadužívanej skupiny.Rovnako možno užívať symptomaticky antiemetiká, anxiolytiká (apaurín, alprazolam, medazepam), hypnotiká či antipsychotiká (tiaprid, risperidón). Pri zvracaní je dôležitá parenterálna rehydratácia. Po zvládnutí abstinenčných príznakov je potrebné odporúčanie vhodnej preventívnej liečby , ak je indikovaná(napríklad ak sa pôvodne jednalo o migrénu, ktorá prešla do chronickej migrény, je vhodné nasadiť niektorý z preventívnych liekov na liečbu migrény a odporučiť vhodnú liečbu akútnej bolesti). Pacienta je v každom prípade potrebné dlhodobo sledovať, poskytnúť mu podporu a radu.
Bolesť hlavy a antikoncepcia. Bolesti hlavy sa vyskytujú aj počas hormonálnej antikoncepcie spolu s nauzeou, napätím v prsníkoch, zmenami nálady aj zvyšovaním hmotnosti. Ženy s migrénou majú vyššie riziko vzniku cievnej mozgovej príhody, ak užívajú hormonálnu antikoncepciu, najmä v súvislosti s inými rizikovými faktormi, napríklad s fajčením.
3.5. CERVIKOGÉNNE BOLESTI HLAVY![]()
Cervikogénne bolesti hlavy sú najväčšou skupinou sekundárnych bolestí hlavy alebo tváre, spojených s ochoreniami lebky, krku, tvárových alebo hlavových štruktúr. Odhaduje sa, že asi 10 – 15 % populácie trpí bolesťami hlavy, ktorých príčinou býva porucha funkcie krčnej chrbtice, najčastejšie blokáda. Spôsobuje ju dlhodobé statické preťaženie u nespočetných sedavých profesií alebo niektoré pohyby krčnej chrbtice. Tento typ bolestí hlavy nazývame cervikokraniálny syndróm.
KLINICKÝ OBRAZ
Bolesť obyčajne začína v šiji alebo v tyle a môže vystreľovať do čela, za oko, alebo do temena hlavy. Býva podobne ako migréna často jednostranná, sprevádza ju niekedy nevoľnosť až zvracanie, závraty, parestézie tváre, rozmazané videnie na strane bolesti a slzenie.
Všímame si zvýšeného napätia trapézových a šijových svalov a bolestivosť výstupov okcipitálnych nervov pri palpácii.
.jpg)

DIAGNOSTIKA
Dôležité je dôkladné manuálne funkčné vyšetrenie krčnej chrbtice, ďalej sa opierame o RTG v štandardných polohách, prípadne špeciálne projekcie na okcipito–cervikálny prechod (Sandbergova projekcia), dynamické funkčné snímky v predklone a záklone, prípadne šikmé snímky.
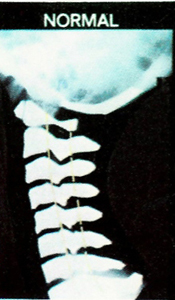
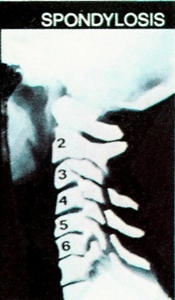
TERAPIA
Býva komplexná. V úvode hrá dôležitú úlohu farmakoterapia: NSA v kombinácii s myorelaxanciami. V akútnej fáze aj analgetiká vrátane slabých opioidov (tramadol sa väčšinou dobre toleruje a je možné ho podávať aj u warfarinizovaných pacientov alebo u pacientov s gastropatiou). Dávkujeme podľa aktuálneho hodnotenia bolesti, meraného napríklad vizuálnou algickou škálou VAS:
Vizuálna algická škála-VAS, jednoduchá stupnica na opísanie bolesti:
0 1 2 3 4 5 6 7 8 9 10
bez bolesti stredná bolesť silná bolesť
V akútnom štádiu s výhodou možno použiť parenterálnu aplikáciu liekov a intradermálne či infilitratívne obstreky. Pri chronických ťažkostiach sa odporúčajú perorálne retardované formy. Po zmiernení bolestí je vhodné pokračovať adekvátnou rehabilitačnou liečbou (reflexné metódy, mobilizácia a manipulácia, masáže, elektroliečba, vodoliečba, cvičenie). Ako doplnkovú liečbu podávame aj sedatíva alebo antidepresíva, predovšetkým zo skupiny SSRI. Dôležité sú dlhodobé režimové opatrenia s úpravou pohybových stereotypov, nácvik vhodného spôsobu sedenia a životného štýlu s dôrazom aj na dostatočný pitný režim a pravidelné cvičenie. Pacientom odporúčame absolvovať školu chrbta: http://www.pain.sk/zilina/Data/96_08.htm .
Chirurgické riešenie je zvažované veľmi kriticky (3) iba v prípadoch s dokázanou spinálnou stenózou a s ložiskovými neurologickými príznakmi.
3.6. OSTATNÉ SEKUNDÁRNE BOLESTI HLAVY![]()
Sekundárne bolesti hlavy vidíme u ďalších závažných ochorení.
Meningitídy sú sprevádzané meningeálnym dráždením a vzostupom telesnej teploty, bolesti hlavy sú difúzne, sú spojené s nevoľnosťou a poruchami vedomia. Rozhodujúci je nález v mozgovo-miechovom moku.
U abscesov mozgu sa vyskytujú progresívne, veľmi silné a rezistentné bolesti hlavy u 70-90 % pacientov.
Veľmi dôležitou diagnózou u starších pacientov s bolesťami hlavy (nad 50 rokov) je Arteriitis temporalis. Temporálna artéria je bolestivá na pohmat a pravidelne pozorujeme vyššie hodnoty sedimentácie červených krviniek. Rozhodujúca je biopsia temporálnej artérie.
Cefalea pri Arteriitis temporalis
V diferenciálnej diagnostike bolestí hlavy musíme ďalej zvažovať ochorenia vedľajších nosných dutín, odontogénne poruchy, glaukóm, poruchy temporomandibulárneho skĺbenia a neuralgie mozgových nervov.
Taktiež sa môže jednať o nedostatočne liečenú hypertenziu. Tu je ale potrebné pripomenúť aj Cushingov reflex, pri poruchách v oblasti krčnej chrbtice spojených s poruchami prekrvenia v zadnej jame alebo pri stúpaní vnútro lebečného tlaku pri syndrome intrakraniálnej hypertenzie dochádza reflexne k zvyšovaniu systémového krvného tlaku.
Cefalea pri nedostatočne liečenej hypertenzii
Z intoxikácií je potrebné pripomenúť intoxikáciu CO, najmä chronickú intoxikáciu u pacientov žijúcich v klasicky vykurovaných priestoroch.
4. Diferenciálna diagnostika bolestí hlavy
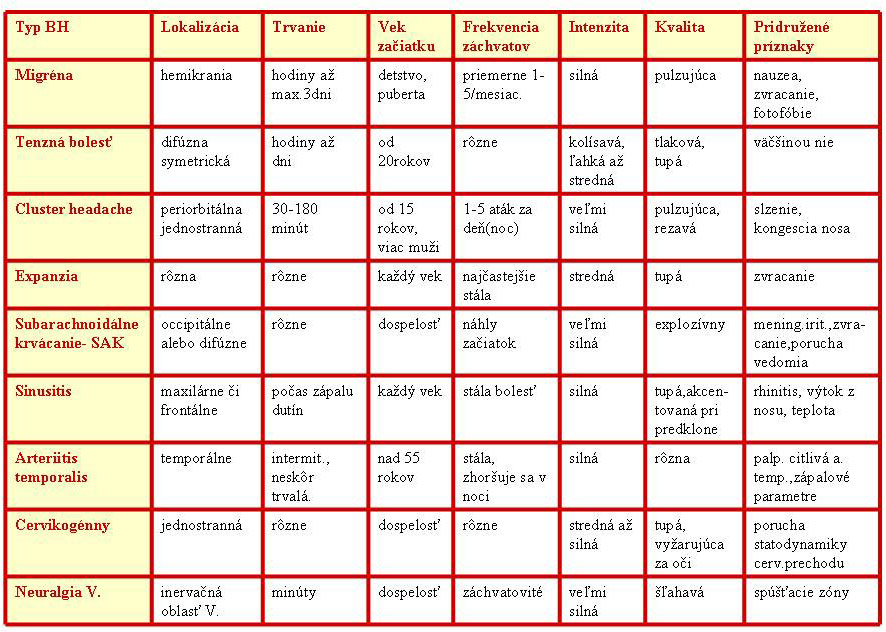
Upravené podľa: Silberstein S.D., Lipton R.B., Goadsby P.J.: Headache in clinical Practise. 1. vydanie Oxford: ISIS Medical Media 1998, 219s.
5. Literatúra
MARKOVÁ J, SKÁLA B, KELLER O, MASTÍK J, KONŠTACKÝ S, WABERŽINEK G.: DP Bolesti hlavy SVL ČLS JEP, 2006 .
Dostupné na
http://www.svl.cz/Files/nastenka/page_4395/Version1/Bolesti_hlavy.pdf
BAL, S., senior resident1, HOLLINGWORTH G., associate professor1
1 Department of Family Medicine, Faculty of Medicine, University of Ottawa, Primary care, Headache BMJ 2005 (12 February).
Dostupné na
http://www.bmj.com/cgi/content/full/330/7487/346
BECKER W.J.:Is this just a headache? 2003. [on line] The Canadian journal of CME.
Dostupné na
http://www.stacommunications.com/journals/pdfs/cme/CMEfebruary2003/headache.pdf#search=%22headache%20diagnosis%22
BOLESTI HLAVY - príznaky. 2002. [on line] http://www.edusan.sk/
Dostupné na
http://www.edusan.sk/pacient/choroby/migrena/bolesti_hlavy.htm
CARTER G. T., SULLIVAN M. D.: Antidepressants in pain management. Curr Opin Investig Drugs 2002, 3.
CLARKE, C.E,, EDWARDS, J., NICHOLL, D.J., SIVAGURU, A., DAVIES, P., WISKIN, C.: Ability of a nurse specialist todiagnose simple headache disorders compared with consultant neurologists. 2005. [on line]. JNNP.
Dostupné na
http://jnnp.bmjjournals.com/cgi/content/abstract/76/8/1170
CLINCH, C.R.:Evaluation of Acute Headaches in Adults. 2001. American Family Physician. [on line]. www.aafp.org.
Dostupné na
http://www.aafp.org/afp/20010215/685.html
DIAGNOSIS AND CLASSIFICATION OF PRIMARY HEADACHE DISORDERS.2006. [on line] http://www.guideline.gov/ .
Dostupné na
http://www.guideline.gov/summary/summary.aspx?doc_id=6111
FORSYTH P.A., POSNER J. B.: Headaches in patients with braintumors. Astudy of 111 patients. Neurology 1993; 43.
HEADACHE CLASSIFICATION Subcommittee of the International Headache Society. The International Classification and diagnostic criteria of headache disorders. 2 nd edition. 1st revision (May, 2005).
Dostupné na
http://216.25.100.131/upload/CT_Clas/ICHD-IIR1final.doc
JAECKLE K.A.: Causes and management of headaches in cancerpatients. Oncology 7, 1993
JENNETT B., FRANKOWSKI R.F. The epidemiology of head injury. In:Braakman R.(ed). Handbook of clinical neurology. New York:Elsevier 1990.
KALINA M.: Akutní neurologie, intenzivní péče vneurologii. Triton 2000.
KELLER, O.: Bolesti hlavy. Forum Medicinae. 3, 2001
LANCE, J. W., GOADSBY P.J.: Mechanism and management of headache. 6. vydání, Oxford 1998.
MANDEL S.: Minor head injury may not be minor. Postgrad.Med.J.85, 1989.
MARKOVÁ J.: Bolest hlavy jako akutní stav v neurologii. Bolest, 1,2005.
MARTULIAK, I., SCHVARCZ, P.: Bolesti hlavy a možnosti ich liečby v Centre bolesti. 2006. [on line] http://www.pain.sk/ .
Dostupné na
http://www.pain.sk/zilina/Data/97_15.htm
MODERN CLASSIFICATION OF HEADACHE. 2006. [on line] http://www.meridianinstitute.com/ .
Dostupné na
http://www.meridianinstitute.com/reports/headache/Section%201.pdf#search=%22headache%20classification%
(nie je zavírený skontrolovaný NOD - om)
NOVAK, D.M.:Breaking the Headache Cycle. 2004. [on line]. Nursing spectrum. [citované 1.6.2006].
Dostupné na
http://community.nursingspectrum.com/MagazineArticles/article.cfm?AID=11327
OPAVSKÝ J., KELLER O.et al.: Česká verze revidované mezinárodní klasifikace bolestí hlavy (ICHD – II) navržené a předložené Mezinárodní společností pro bolesti hlavy. Čes. a Slov. Neurol. a Neurochir., 68/101, 2005, 2,
PFAFFENRATH V., DANDEKAR R., PÖLLMANN W.: Cervicogenic headache – the clinical picture, radiological findings and hypotheses on its pathophysiology. Headache 1987; 27.
PÖLLMANN W., KEIDEL M., PFAFFENRATH V.: Headache and the cervical spine – a critical review. Cephalalgia 1997; 17.
PREAFIELD, R.:A revised classifcation of headache disorders. 2004. [on line]. BMJ.com.
Dostupné na
http://bmj.bmjjournals.com/cgi/reprint/328/7432/119.pdf#search=%22headache%20classification%
SILBERSTEIN S.D., LIPTON R.B., DALESSIO D. J.: WOLFF´S Headache and other head pain. Oxford University Press, New York 2001.
ŠANTA M., KLÍMOVÁ E. a kolektív 2006, Neurológia a neurologické ošetrovateľstvo
Dostupné na
http://www.pulib.sk/elpub/FZ/Santa1/index.htm
WABERŽINEK G. Migréna – diagnostika a léčba. Triton, Praha 2003
WABERŽINEK G. KRAJČÍKOVÁ D. a kol. Základy speciální neurologie. Karolinum, Praha 2006
WABERŽINEK,G., KELLER, O., MARKOVÁ, J.: Bolesti hlavy. Současná klasifikace, diagnóza a léčba. Česká a Slovenská Neurologie a Neurochirurgie. Září 1999, Tematická příloha.


